Formål
Metodekataloget indeholder forskellige metoder og redskaber - et lettilgængeligt katalog med begreber, værktøjskasse og litteraturhenvisninger. Du kan bruge kataloget i dialogen med dine kolleger, når du arbejder med forbedrings- og kvalitetsudvikling.
Metodekataloget er målrettet mod kvalitetschefer, ledere, kvalitetskonsulenter, kvalitetskoordinatorer og deltagere på forbedringsuddannelserne.
Ønsker du større ekspertise i forbedringsarbejde, så tilmeld dig Region Midtjyllands forbedringsvejlederuddannelse, hvor du lærer at iværksætte, lede og vejlede på forbedringsprojekter.
Der findes allerede flere danske beskrivelser af metoder inden for kvalitetsudvikling. Dansk Selskab for Kvalitet i Sundhedssektoren har lavet en begrebsliste og en metodehåndbog, og det har bl.a. Regionernes Kliniske Kvalitetsudviklingsprogram (RKKP) og Sundhedsstyrelsen også. På Region Midtjyllands Forbedringsvejlederuddannelse anvendes en forbedringsvejleder-wiki med udvalgte begreber og beskrivelser af forbedringsmetoder, og på intranettet for flere af regionens hospitaler findes allerede en del materiale om, hvordan og hvorfor der arbejdes med forbedringer.
Kvalitetschefer, ledere, kvalitetskonsulenter, kvalitetskoordinatorer samt deltagere på Forbedringsvejlederuddannelsen har alligevel efterspurgt et lettilgængeligt metodekatalog med begreber, værktøjskasse og litteraturhenvisninger, som de kan bruge i dialogen med deres kolleger. Det særlige ved dette katalog er, at det har fokus på forbedringsmetoder anvendt i Region Midtjylland. Det er således ikke ambitionen at beskrive de metoder, som eksempelvis Region Syddanmark anvender fra Virginia Masons tilgang til forbedringsarbejde, eller de Lean-metoder, som anvendes i det danske sundhedsvæsen. Det er heller ikke ambitionen at beskrive alle de innovative metoder, som MidtLab udviklede, og som fortsat anvendes i Region Midtjylland med bistand fra Koncern HR Udvikling.
Metodekataloget er heller ikke en projektmodel. Mange metoder til projektarbejde, som kan være relevante i forbedringsarbejde (fx interessentanalyse, GANTT-kort, milepælsplanlægning, budget og evalueringsmetoder), er således ikke medtaget i dette katalog.
Målet med metodekataloget er i stedet at give ledere og medarbejdere let adgang til de mest relevante metoder i det forbedringsarbejde, som skal erstatte en stor del af det kvalitetsarbejde, som foregik inden for rammen af Den Danske Kvalitetsmodel. Det gælder fx, når der iværksættes regionale forbedringsfællesskaber på tværs af hospitalerne. Metoderne er også relevante for de nationale lærings- og kvalitetsteams, i implementeringen af målbilledet for sundhedsområdet og det sociale område og til forbedringsarbejde i andre dele af den regionale organisation. Det forventes endvidere, at metodekataloget kan medvirke til at skabe en fælles forståelse og dialog omkring brugen af de enkelte metoder. Endelig kan det fremadrettet bidrage til erfaringsudveksling ved at formidle udvalgte eksempler på brugen af metoderne i regionen.
Dette katalog kaldes et metodekatalog, men det skal understreges, at det også rummer andet end metoder. Der er således medtaget forskellige modeller, tilgange, værktøjer og redskaber, som anses for anvendelige i forbedringsarbejdet. Ligeledes skal det understreges, at kataloget ikke giver en grundig indføring i metoderne og værktøjerne. Er ønsket en dybere, mere teoretisk indsigt, er kataloget således ikke tilstrækkeligt. Det er dog muligt at søge oplysninger i de angivne links, ligesom man opfordres til at gøre brug af andre medarbejdere i Regionen, der har erfaringen inden for feltet.
Metoderne og værktøjerne i dette katalog er beskrevet af medarbejdere i DEFACTUM, Koncern Kvalitet, Region Midtjylland. DEFACTUM har ekspertise inden for kvalitets- og projektudvikling på social-, sundheds- og arbejdsmarkedsområdet, herunder kvantitativ og kvalitativ dataindsamling, databearbejdning samt formidling. DEFACTUM er desuden ansvarlig for den nye forbedringsvejlederuddannelse i Region Midtjylland og har praktiske erfaringer med forbedringsmodellen og forbedringsfællesskaber.
For hver metode er der en kort introduktion og beskrivelse, som giver en overordnet indføring i metoden. For redskaberne er der endvidere link til en værktøjskasse, der indeholder skabeloner og beskrivelser af, hvordan de anvendes. Er ønsket en dybere, mere teoretisk indsigt, er metodekataloget dog ikke tilstrækkeligt, men der guides til, hvor man kan søge yderligere information via udvalgte referencer.
Hovedtemaer
Metodekataloget er opbygget efter syv hovedtemaer. (Under hvert hovedtema er de primære begreber uddybet. Refererer vi til andre begreber, så finder du dem uddybet i den alfabetiske oversigt nederst på siden):
Et forbedringsarbejde kan organiseres på flere måder og på flere niveauer.
På nationalt plan organiseres forbedringsarbejdet i Lærings- og kvalitetsteams (LKT). De nedsættes inden for udvalgte områder, hvor der opleves en utilfredsstillende kvalitet eller variation. Et LKTs indhold og mål formuleres af en ekspertgruppe, men selve organiseringen af forbedringsarbejdet foregår på afdelingsniveau.
I Region Midtjylland nedsættes regionale forbedringsfællesskaber (mere nedenfor i dropdown). Det sker gennem arbejdet med forbedringsprojektet Sikkert Patientflow, der gennem brug af metoder og bedre koordinering, medvirker til gode og sammenhængende patientforløb.
På lokalt plan kan et forbedringsarbejde foregå på de enkelte afdelinger og varetages af udvalgte medarbejdere eller som i LKT gennem lokale forbedringsteams (mere nedenfor i dropdown).
Uanset niveau er det vigtigt at dele ideer og erfaringer for at støtte op om forbedringsarbejdet. Her benyttes ofte læringsseminarer (mere nedenfor i dropdown), hvor lokale aktører eller deltagere på tværs af teams deler ideer og erfaringer med hinanden. Læringsseminarer kan både anvendes nationalt, regionalt og lokalt til vidensdeling og erfaringsudveksling. Forbedringsarbejdet kan også understøttes af forbedringsvejledere (mere nedenfor i dropdown), dvs. klinikere og kvalitetsmedarbejdere, der har gennemført uddannelsen, og dermed kan lede og vejlede andre i forbedringsarbejde. Endelig er det centralt at medtænke patientperspektivet (mere nedenfor i dropdown) i organiseringen af forbedringsarbejdet. Visionen i Region Midtjylland er, at alt, hvad vi laver i sundhedsvæsenet, foregår På Patientens Præmisser, og patienter kan ofte bidrage med nye perspektiver på både problemer og mål samt medtænkes i forandringstiltag og dataindsamling.
Et lærings- og kvalitetsteam er et nationalt netværk af klinikere og ledere fra relevante afdelinger og enheder samt en ekspertgruppe, der arbejder med kvalitetsforbedringer på et udvalgt område med afsæt i kliniske kvalitetsdatabaser.
Lærings- og kvalitetsteam udgør et vigtigt element i det Nationale Kvalitetsprogram. De skal understøtte, at der sker kvalitetsforbedringer på udvalgte områder med utilfredsstillende kvalitet eller stor variation. Målet er at forbedre den kliniske kvalitet og resultatet samt oplevelsen af behandling, pleje og forløb for brugere, patienter og pårørende. Det er regionerne, som er ansvarlige for at drive de enkelte lærings- og kvalitetsteam. Konkret vil én region påtage sig det overordnede ansvar for at koordinere og gennemføre et lærings- og kvalitetsteam. Se link for yderligere info: http://www.kvalitetsteams.dk/laerings-og-kvalitetsteams.
AFSLUTTEDE LÆRINGS -OG KVALITETSTEAMS;
- Det specialiserede palliative område, Apopleksi, Rationelt brug af antibiotika, Hoftenære Lårbensbrud og Børnediabetes
IGANGVÆRENDE LÆRINGS -OG KVALITETSTEAMS;
LÆRINGS -OG KVALITETSTEAMS I FORBEREDELSESFASEN
På regionalt niveau danner forbedringsmodellen og læring i teams også rammen for arbejdet i udvalgte regionale forbedringsfællesskaber, som virker understøttende for arbejdet med de nationale mål.
I Region Midtjylland arbejder hospitalerne på tværs for at sikre bedre sammenhængende patientforløb, øget patientinddragelse og patienttilfredshed. Det sker gennem forbedringsfællesskabet "Sikkert Patientflow". Her iværksætter 5 akuthospitaler forskellige forandringstiltag, for at "blive bedre til at forudsige udskrivelser og indlæggelser samt tilpasse ressourcer, så der ikke opstår barrierer for patienternes videre færd gennem sygehuset" (Sikkert Patientflow). Målet er at sikre sammenhængende behandlingsforløb uden ventetid. Det udmønter sig konkret i en målsætning om, at patienter, der har været indlagt i mere end 48 timer, udskrives inden kl. 12.00.
Sikkert Patientflow er organiseret i en akutstyregruppe, der sætter rammer og mål for forbedringsarbejdet, en rådgivnings- og udviklingsgruppe, der understøtter samarbejde og videndeling på tværs af hospitalerne, samt lokale styregrupper og forbedringsteams (mere nedenfor i dropdown) på de enkelte hospitaler, der tilpasser og varetager forbedringstiltagene på de enkelte hospitaler.
I rådgivnings- og udviklingsgruppen indgår Strategisk Kvalitet, DEFACTUM og Koncern HR. Strategisk Kvalitet varetager sekretariatsfunktioner og videreformidler information, mens DEFACTUM og Koncern HR tilrettelægger læringsseminarer og sitevisits, for at støtte det lokale forbedringsarbejde.
Deltagerne i lærings- og kvalitetsteams er sundhedsprofessionelle, der er organiseret i lokale forbedringsteams. Det efterstræbes, at de lokale forbedringsteams sammensættes dels efter karakteren af indsatsen, dels efter et ønske om, at alle relevante faggrupper er repræsenteret. Derudover vil daglige ledere eller beslutningstagere enten indgå eller være i kontakt med teamet for at sikre ledelsesmæssigt følgeskab og opbakning.
Det er de lokale forbedringsteams ansvar at udføre forbedringsarbejdet i daglig klinisk praksis og sikre, at de aftalte indsatser og mål indfries. Teamet er forpligtede til at dele deres viden og erfaringer med andre forbedringsteams, særligt gennem de nationale læringsseminarer (mere nedenfor i dropdown), og kan med fordel rapportere til ledelsen om opnåede resultater på månedlig basis.
De lokale forbedringsteams arbejder ud fra forbedringsmodellen for at opfylde mål i egen organisation, hvorved målsætningerne for det samlede LKT kan opfyldes. Det betyder bl.a., at de skal indsamle data og anvende PDSA-cirklen til at afprøve forandringer. I det enkelte team kan det derfor være en fordel at fastsætte regler for, hvem der gør hvad. I The Improvement Guide (s. 108) er der et forslag til seks typiske roller, man kan fordele mellem sig i teamet;
- Teammedlem: Medvirker og kender til forbedringsmetoder, deltager i dataindsamling mv.
- Teamleder: Planlægger møder, organiserer aktiviteter mv.
- Improvement advisor (eller forbedringsvejleder eller forbedringsagent): Underviser og coacher teamet mv.
- Subject matter expert (klinisk ekspert): Assisterer ift. uddannelse og træning i emnet, bidrager med viden ift. de testede forandringer mv.
- Sponsor (person i ledelsesposition, eksempelvis afdelingsleder): Stiller ressourcer og tid til rådighed, fjerner barrierer og modstand mv.
- Eksempel: Udover tre nuværende nationale LKT er der arbejdet med lokale forbedringsteams i mange forbedringsprojekter. Læs mere i afsnittet om Lærings- og Kvalitetsteam. Alle deltagerne på Region Midtjyllands forbedringsvejlederuddannelse opfordres også til at etablere lokale teams i forbedringsarbejdet.
Hovedideen bag læringsseminarer er at lade fagfæller, der arbejder inden for samme forbedringsfelt, mødes og udveksle erfaringer. Tanken om læringsseminarer er inspireret af IHI, hvor de kaldes for "learning sessions", og sammen med forbedringsmodellen og PDSA-cirklen søger de at forbedre kvaliteten inden for bestemte fagområder. Læringsseminarer kan anvendes på både nationalt, regionalt og lokalt niveau.
Læringsseminarer er en del af arbejdet med Lærings- og Kvalitetsteams (LKT). De lokale forbedringsteam er her forpligtede på at dele resultater og viden med hinanden. På udvalgte læringsseminarer får deltagerne inspiration og udveksler erfaringer med hinanden. Derved understøttes arbejdet med forbedringer i egen organisation.
Eksempler:
I "Sikkert Patientflow" mødes sundhedsprofessionelle og ledelser fra de 5 hospitaler og psykiatrien til læringsseminarer to gange årligt. Formålet med seminarerne er, at deltagerne kan udveksle ideer og erfaringer samt modtage undervisning i eksempelvis forbedringsmodellen, flowpakken og brug af data i forbedringsarbejdet. Se også Lærings- og kvalitetsteams (mere ovenfor i dropdown).
I Region Midt kan man gennem et 10 måneders uddannelsesforløb blive forbedringsvejleder. Uddannelsen varetages af DEFACTUM i et fagligt fællesskab med Dansk Selskab for Patientsikkerhed, der har mange års erfaring med at tilrettelægge Forbedringsagentuddannelsen.
Som forbedringsvejleder opnår man kompetencer til at lede forbedringsprojekter og til at vejlede kolleger i at gennemføre et forbedringsprojekt. Vægten på uddannelsen er på forbedringsmodellen og på det praksisnære arbejde med eget forbedringsprojekt. Desuden tager uddannelses afsæt i en "all teach all learn"-tilgang til læring, som træner deltagerne i at formidle eget projekt og give feedback på andres.
Det er et ønske med uddannelsen at opbygge kompetencer fordelt på mange medarbejdere i Region Midtjylland, så både lokale, regionale og nationale forbedringsprojekter kan trække på et solidt bagland, når forbedringsinitiativer skal iværksættes og implementeres. Desuden giver uddannelsen en mulighed for at udbygge sit faglige og personlige netværk, hvilket skaber en væsentlig ressource på tværs af enheder i Region Midtjylland.
Formålet:
med uddannelsen er at uddanne forbedringsvejledere, som kan iværksætte og lede et forbedringsarbejde, der fører til markante forbedringer. For at få succes med at skabe forbedringer er viden om forbedringsmetoder vigtig som supplement til sundhedsfaglig og socialfaglig viden. Som færdiguddannet forbedringsvejleder kan man medvirke til at lede og vejlede lokale forbedringsprojekter. Det kræver forskellige kompetencer, bl.a. evnen til at sætte systematiske mål og anvende forbedringsmetoder, som uddannelsen hjælper deltagerne til opnå.
Målgruppen:
For uddannelsen er sundhedsprofessionelle i klinisk praksis, ansatte på det sociale område, administrativt ansatte og ledere, der arbejder med forbedring af eksisterende praksis, som ønsker at øge viden om og kompetencer til at gennemføre og facilitere forbedringsarbejde.
Man kan læse mere om uddannelsen og tilmelde sig det næste undervisningshold på Plan2Learn.
Patientperspektivet er væsentligt for Region Midtjylland, der har som pejlemærke at skabe et sundhedsvæsen på patientens præmisser. Patienterne skal om udgangspunkt inddrages og deltage i forbedringsarbejdet. DEFACTUM har i den forbindelse udviklet en række redskaber og indikatorer til at måle patienters oplevelse af og personalets syn på inddragelse på sygehusafdelinger.
I forbedringsarbejdet er patientinddragelse relevant i alle faser. Med udgangspunkt i forbedringsmodellens tre spørgsmål (se alfabetisk oversigt), kan patienter inddrages, både når der defineres problem og mål, når der indsamles data, og når der udvikles forandringstiltag;
Hvad vil vi gerne opnå?
Inddrag patienterne i arbejdet med at formulere mål for forbedringsarbejdet. Anvend eksempelvis interview eller observation (se begge i alfabetisk oversigt) til at afdække, hvad der udgør et problem for patienterne og spørg dem, hvordan de forestiller sig det løst. Man kan også ved hjælp af data undersøge, hvornår patienterne oplever ventetid eller utilfredsstillende behandling. Inviter gerne patienter med på de møder, hvor I skal drøfte målene.
Hvordan ved vi, at en forandring er en forbedring?
Efter igangsættelsen af et forandringstiltag kan vi ved hjælp af udvalgte indikatorer følge, om vores forandring er en forbedring. Resultatindikatoren måler som udgangspunkt på noget, der har direkte betydning for patienten. Proces- og ulempeindikatorer kan også med fordel handle om noget, der er vigtigt for patienten.
Hvilke forandringer kan iværksættes for at skabe forbedringer?
Patienter kan ofte bidrage med idéer til og viden om hvad personalet konkret kan gøre for at skabe de ønskede forbedringer. Overvej også, om det at give patienterne en mere aktiv rolle i sig selv kan føre til forbedringer.
Patienter indgår typisk også i afprøvninger af forandringstiltag i form af PDSA-tests (se alfabetisk oversigt). Her kan de give værdifuld information om, hvordan et forandringstiltag modtages og virker i praksis.
En god metode til at medtænke patienter i hele forbedringsarbejdet er at lade patienter eller pårørende indgå i ens forbedringsteam. Her vil de kunne bidrage med vigtig viden og nye synspunkter i hele projektperioden. På et organisatorisk niveau kan patientperspektivet bl.a. sikres gennem ansættelse af patientkonsulenter og etableringen af brugerråd.
Eksempler:
På Hospitalsenheden Horsens har man ansat tre patienter til at udvikle, afprøve og evaluere tiltag, som skal forbedre dialogen mellem patienter og personale, og på Hospitalsenheden Vest er der etableret et brugerråd for at sikre bedre dialog med og involvering af brugerne på hospitalet. I projekt Kronikerkompasset inviterede almen praksis en patient med på det halvdagsmøde, der handlede om at styrke egenomsorgen. Andre patienter havde inden da lavet deres egen syv minutters patientfortælling, som blev vist for deltagerne på møderne. DEFACTUM har ansat tre brugerkonsulenter, der deltager i udviklingsprojekter og rådgivningsopgaver.
Den overordnede tilgang til forbedringsarbejdet i Region Midtjylland er forbedringsmodellen (mere nedenfor i dropdown). Forbedringsmodellen kan med fordel suppleres af andre redskaber.
Et Sundhedsvæsen på Patienternes Præmisser er grundlaget for arbejdet i sundhedsvæsnet. Ethvert forbedringsinitiativ kan derfor med fordel have et ambitiøst mål, der klargør, hvordan indsatsen skal komme patienter til gavn. Det, vi vil opnå med forbedringsarbejdet, kan formuleres som SMARTE mål (mere nedenfor i dropdown).
Metodekataloget gennemgår en række muligheder for at organisere forbedringsarbejdet, så patienter, pårørende og personale kan deltage og bidrage med deres idéer og perspektiver. Et charter (mere nedenfor i dropdown) kan hjælpe til at præcisere baggrunden for og formålet med det enkelte forbedringsinitiativ, og hvordan det skal organiseres. Et driverdiagram (mere nedenfor i dropdown) kan give et visuelt overblik og synliggøre forbedringsarbejdets forandringsteori.
For at kunne monitorere på målene i forbedringsarbejdet gennemføres statistiske analyser, indikatorer og tidsseriedata (se begge i alfabetisk oversigt), som giver mulighed for at følge de processer, der skal forbedres. Dette foregår typisk ved hjælp af seriediagrammer (se alfabetisk oversigt).
Det daglige forbedringsarbejde handler bl.a. om at udvikle og afprøve ny praksis, hvilket foregår ved hjælp af prøvehandlinger i form af PDSA-test (se begge i alfabetisk oversigt). Det er dog også relevant at undersøge det system og de processer, der skal forbedres ved hjælp af arbejdsgangsanalyser (se alfabetisk oversigt) og anden dataindsamling.
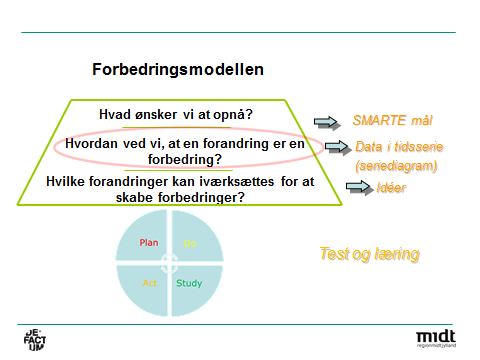
Forbedringsmodellen er bygget op om tre centrale spørgsmål til projektets formål og mål, den måde projektet dokumenterer forbedringer på samt ideer til forandringer. De tre spørgsmål er:
- What are we trying to accomplish? (Hvad ønsker vi at opnå?)
- How will we know that a change is an improvement? (Hvordan ved vi, at en forandring er en forbedring?)
- What change can we make that will result in improvement?
(Hvilke forandringer kan iværksættes for at skabe forbedringer?)
Samtidig indeholder modellen en lærings-cirkel, hvis formål er at opbygge viden igennem test af forandringer, den såkaldte PDSA-cirkel (Plan, Do, Study, Act). Fordelen ved metoden er, at den sikrer en systematisk tilgang til forbedringsarbejde, hvor man kommer omkring alle væsentlige elementer i et forbedringsprojekt. Dette sikres bl.a. gennem anvendelsen af konkrete redskaber såsom charter, driverdiagrammer og PDSA-skabeloner (se alfabetisk oversigt).
Alle tre spørgsmål i forbedringsmodellen skal besvares, hvilket kan gøres i vilkårlig rækkefølge. Det er en god idé at beskrive problemet, inden man formulerer målet. Der skal være et problem, og det skal kunne løses gennem forbedringsprojektet. For at modvirke en opfattelse af at projekter blot er en administrativ byrde, der stjæler tid fra kerneopgaven, er det vigtigt, at målene er meningsfulde for medarbejderne. En tjekliste, der bl.a. sikrer dette, er SMARTE mål (se alfabetisk oversigt).
Eksempel:
Forbedringsmodellen er blevet anvendt i større indsatser som "Operation Life" (2007), "Patientsikkert Sygehus" (2010-2013) og "Sikre Fødsler" (2012-2014) samt fire forbedringsprojekter om "Tvang i Psykiatrien" (perioden 2004-2015). På den igangværende forbedringsvejlederuddannelse i Region Midtjylland anvender samtlige deltagere forbedringsmodellen som en ramme for deres forbedringsprojekter, der omhandler alt fra reduktion af ventetid til øget patient- og pårørendeinddragelse.
Et charter beskriver formålet med og planen for forbedringsarbejdet og udgør det første skridt mod at udforske og beskrive, hvad der forventes opnået fra forbedringsinitiativet. I et charter besvares forbedringsmodellens tre spørgsmål;
- Hvad ønsker vi at opnå?
- Hvordan ved vi, at en forandring er en forbedring?
- Hvilke forandringer kan vi gøre, som vil resultere i en forbedring
Derudover tages typisk stilling til, hvem der indgår i ens forbedringsteam, hvornår projektet forventes afsluttet, og der defineres specifikke resultater eller mål. Et charter er med til at fastholde fokus på din problemstilling under hele forløbet. Det er dog også et dynamisk dokument, der er åbent for revidering undervejs i projektperioden.
Eksempel:
Alle deltagere på forbedringsvejlederuddannelsen i Region Midtjylland har indledningsvist formuleret et charter for det projekt, de ønsker at arbejde med. På forbedringsvejleder-wikien findes et eksempel på et charter for et projekt, der ønsker at forebygge fald på medicinsk afdeling.
Et driverdiagram visualiserer sammenhængen mellem forbedringsarbejdets mål og midler. Diagrammet synliggør forandringsteoriens antagelser om, hvordan specifikke forandringstiltag forventes at resultere i forbedringer. Det er et redskab til at bygge og teste forandringsteorier, der kan anvendes i forbindelse med både simple og komplekse forbedringsprojekter.
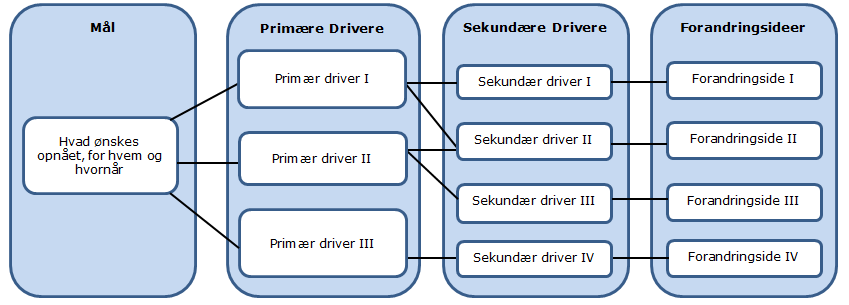
Der findes mange forskellige versioner af driverdiagrammer. I en version skelnes der mellem primære og sekundære drivere (Langley et al 2009, s. 119), men i simple tilfælde, eksempelvis forbedringen af en enkelt proces, kan de sekundære drivere udelades (Bennett & Provost 2015, s. 40). I en anden version skelnes der mellem resultater (outcome), nøgledrivere (key drivers) og forandringskoncepter (change koncepts) (Langeley et al 2009, s. 430). En tredje version skelner mellem resultater (outcome), systemproblemer (problems with the system) og forbedringsområder (areas for improvement) (Langeley et al 2009, s. 286). En fjerde version viser også procesindikatorerne.
Trædiagrammet (Tree Diagram) og Fiskebensdiagrammet (Cause-and-Effect Diagram) er lignende diagrammer, som kan bruges til at gøre de centrale antagelser i forbedringsarbejdet synlige.
Eksempel:
På forbedringsvejlederuddannelsen og i IHIs "Improvement Advisor" uddannelse bruges driverdiagrammet aktivt. Der findes eksempler på forbedringsvejleder-wikien, ligesom NHS (National Health Service) har flere engelske eksempler på driverdiagrammer på deres hjemmeside.
SMARTE mål er en tjekliste til at kvalitetssikre de mål, der skal arbejdes efter. Mål vurderes ud fra de seks kriterier for at sikre, at de kan fungere som et godt redskab i forbedringsarbejde. SMARTE mål skal være;
- Specifikke – Det skal formuleres på en måde, så alle ved, hvad der tales om.
- Målbare – Det skal kunne måles, om målet er indfriet. Men det skal være meningsfulde målinger.
- Accepterede – Både for patienterne, personalet og politikerne. Det skal være meningsfuldt og attraktivt.
- Realistiske – Det skal være inden for rækkevidde i den angivne forbedringsperiode og med de ressourcer og handlemuligheder, deltagerne har til rådighed.
- Tidsbestemte – Der skal fastsættes en dato for, hvornår målet skal være nået.
- Engagerende – Målet skal kunne motivere de, der skal lave forbedringsarbejdet.
Der findes flere versioner af SMARTE mål, hvor bogstaverne betyder noget forskelligt. Eksempelvis står A'et i nogle versioner for "Attraktive" eller ”Ambitiøse”, E'et for "Evaluerbare" og M for "Meningsfulde".
SMARTE mål formuleres bedst i en dialog mellem ledelse og medarbejdere.
Eksempel:
SMARTE mål er anvendt inden for både på social- og sundhedsindsatser, bl.a. ift. rehabiliteringsforløb på ældreområdet.
Forbedringsarbejde handler ofte om at implementere en ny praksis, som har opnået dokumenterede resultater andre steder. Viden om denne nye praksis kan fx opnås via publicerede forskningsartikler, evalueringsrapporter, nyhedsmedier, sociale medier (fx Twitter) eller forandringsagenter. Denne spredning af viden og ny praksis kaldes på amerikansk ofte "Diffusion of innovations".
Gode resultater opnået et sted kan ikke nødvendigvis opnås et andet sted. Resultater afhænger af den lokale kontekst. Der er derfor brug for en oversættelse og tilpasning til de lokale forhold. Forbedringsarbejde kan være at adoptere og adaptere gode idéer på en måde, så det resulterer i ny og bedre praksis.
Omvendt kan forbedringsarbejde også have ambitioner om at opnå endnu bedre resultater end andre har dokumenteret er muligt. Nye kreative ideer, nyt kompetencer, nye bygningsmæssige rammer, nye teknologiske muligheder osv. kan betyde, at andre steders ’best practices’ ikke er ambitiøse nok. Resultater publiceret i forskningslitteratur kan fx være flere år gamle, så at gøre egen praksis evidensbaseret på det grundlag kan være utilstrækkeligt. I innovationslitteraturen er dette omtalt som "Next Practice" i stedet for "Best Practice".
I forbedringslitteraturen findes en lang række change koncepts, der kan inspirere det lokale forbedringsarbejde. Det britiske sundhedsvæsen (NHS) har desuden udviklet et innovationskoncept, som de kalder ”Thinking Differently”. Konceptet er oversat til dansk; ”Tænk Anderledes”.
Uanset om idéerne til forbedringsarbejdet kommer fra andre arbejdspladser, faglitteraturen eller opstår lokalt, er forbedringsmodellens PDSA-cirkel (Plan-Do-Study-Act) en ’læringsmetode’, der kan bidrage til at sikre, at forbedringsidéerne prøves af PDSA-testes (se nedenfor) i praksis inden de eventuelt implementeres. I Region Midtjylland benyttes også begrebet prøvehandling (se nedenfor) om en af de innovationsaktiviteter, der går forud for en eventuel implementering.
Et meget vigtigt budskab i forbedringslitteratur er, at man ikke skal implementere noget, før man er sikker på, at det nye er en forbedring i forhold til den gamle praksis.
Prøvehandlinger er blevet kaldt "bevægelsen i lethedens princip" og det praktiske eksperiment, der "hurtigt i praksis viser, hvad der dur, og hvad der ikke dur" (Duvald, Jensen og Astrup, 2015, side 123). Det er altså en type handlinger, der afprøver, hvordan idéer fungerer i virkeligheden.
Prøvehandlinger kan anvendes til at systematisere den eksperimenterende og undersøgende tilgang i innovativt arbejdet. Prøvehandlinger i procesinnovation kan sammenlignes med prototyper i produktinnovation; "Det handler om at prøve noget af uden fra start at have udførlige og anvisende manualer, for at se, om det virker i den aktuelle sammenhæng. Og virker det ikke, så at forkaste det med det samme." (Duvald, Jensen og Astrup, 2015, side 3). Det handler om at fejle hurtigt – og lære hurtigt (fail fast, learn fast).
"Prøvehandlingen er en systematisk undersøgelse midt i den daglige drift af noget, man ikke ved, hvordan virker" (Duvald, Jensen og Astrup, 2015). Nogle prøvehandlinger har karakter af pilotprojekter, der varer flere måneder, og hvor der ikke er en systematisk dataindsamling: "En prøvehandling er ofte tidsbegrænset og varer fra halvanden til tre måneder" (ibid). Andre prøvehandlinger er små eksperimenter, der ikke bliver studeret og dokumenteret.
Prøvehandlingen er således beslægtet med PDSA-cirklen. Men det er ikke alle prøvehandlinger, der opfylder kvalitetskravene til en god PDSA-test. I forbedringsarbejde kan det anbefales at planlægge, udføre og studere Prøvehandlinger, Der Skaber Afklaring. Det kan i praksis ske ved at udfylde PDSA-skabelonen og at starte med små-skalatest, frem for at iværksætte langvarige prøvehandlinger uden en klar hypotese og systematisk dataindsamling.
I forbedringsarbejdet danner PDSA-test rammen for lærerige eksperimenter. Her afprøves ny praksis i lille skala og opskaleres, hvis testen sandsynliggør, at den er praktisk mulig, omkostningseffektiv (herunder nem at håndtere) og kan forbedre indsatsen.
En PDSA-test planlægges, udføres og studeres i flere trin, som noteres på papir eller i en skabelon. De første trin fastsætter rammerne for PDSA-testen;
- Der udvælges en idé, et forandringstiltag og/eller en ny praksis, som skal testes.
- Der formuleres et spørgsmål, som testen skal give svar på.
- Der formuleres en hypotese, der er det svar, som testen forventes at give på spørgsmålet.
Herefter er man klar til at komme en tur rundt i PDSA-cirklen:
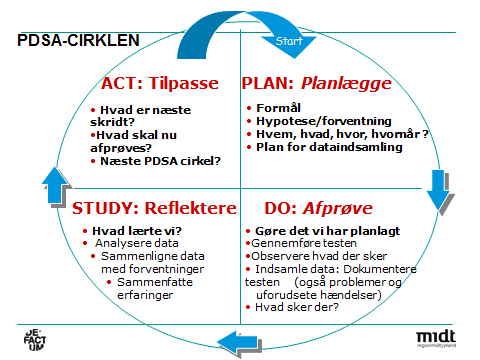
Plan. Det planlægges, hvem der skal gøre hvad, hvor, hvornår og hvordan for at gennemføres testen, herunder hvordan dataindsamlingen skal foregå.
Do. Når planlægningen af testen er på plads, udføres testen i praksis. Idealet er at en ny praksis testes i den organisatoriske kontekst, som den skal fungere i. Det vil i sundhedsvæsenet typisk sige, at en klinisk medarbejder prøver en ny procedure (fx en tjekliste eller et spørgeskema) af sammen med en patient en gang (1:1:1). Samtidig indsamledes de data, som evalueringen af testen skal bygge på. Blandt andet noteres hvad der konkret sker: Udføres testen som planlagt? Sker der det, som planlæggerne havde forudsagt?
Typisk er en del af dataindsamlingen at spørge/interviewe de involverede personer: Hvad oplevede patienten? Hvad oplevede medarbejderen? Hertil kommer observationsdata, fx reaktioner, hvor lang tid tog det? Fungerede det, som det skulle? Manglede der noget? Var det nemt eller besværligt? Osv.
Study. Efter den praktiske afprøvning, studeres de indsamlede data, og de sammenholdes med hypotesen for at se, om det forventede svar på spørgsmålet blev bekræftet. Var det en forbedring? Fungerede det? Hvad lærte vi af testen?
Act. Sidste trin er at tage stilling til, hvad der nu skal ske. Ofte er der brug for flere PDSA-cirkler, hvor man retter til. Herefter involveres andre i testen, fx kan kolleger inviteres til at prøve det af og dermed blive involveret i forbedringsarbejdet. Samtidig bidrager det til, at medarbejderne har afprøvet den nye praksis og er oplært i den, inden den eventuelt implementeres. Sidste PDSA-test er stor-skala, hvor alle medarbejdere prøver det i en længere periode. Hvis denne bekræfter af den nye praksis er en forbedring baseret på de valgte indikatorer, er den nye praksis klar til at blive implementeret. Men et andet udfald kan være, at det viser sig af den nye praksis er for tidskrævende, usikker eller besværlig, så den ikke implementeres. I stedet testes en ny idé for at opnå det ønskede resultat.
Der er efterhånden mange, der har prøvet at lave en PDSA-test. Men det er ikke alle PDSA-tests, der er lige lærerige. Mange får ikke en formuleret en hypotese, der kan belyses af den gennemførte test, og ofte bliver PDSA-testen ikke dokumenteret. Der er god grund til at afprøve denne grundlæggende metode og gøre sig erfaringer med, hvad der skal til for at lære noget af PDSA-testen.
Huskeregler for PDSA-tests er; Prøv Det Småt Af. Prøv Det Straks Af. Prøv Det Selv Af.
Eksempel: PDSA-test er kernen i meget forbedringsarbejde, bl.a. i de mange forbedringsprojekter og forbedringsfællesskaber. De mest succesfulde forbedringsteams har typisk gennemført rigtigt mange daglige eller ugentlige PDSA-test af en lang række idéer, inden de implementerer en ny praksis.
- Maher, L. et al, 2016. Tænk anderledes. 2 edn. Aarhus: DEFACTUM, Region Midtjylland
- Region Midtjylland, Koncern HR, Innovation: Værktøjskassen.
At indsamle data er en helt central opgave i forbedringsarbejde. Når et forbedringsprojekt udvælges, kan det med fordel ske på baggrund af databaseret viden om problemets karakter, omfang og hyppighed. For at arbejde systematisk med forbedringer er det vigtigt at kende og forstå det system, problemet optræder i, og de processer, der skaber eller påvirker det.
Indledningsvist må man belyse problemerne ved hjælp af data. Her kan både kvantitative og kvalitative data hjælpe en på vej, ligesom man kan foretage arbejdsgangsanalyser (mere nedenfor i dropdown) på feltet, som hjælper en til at forstå, hvordan processer fungerer i dag, og hvordan de kan optimeres.
Undervejs i et forbedringsarbejde er data vigtig feedback på, om der opnås forbedringer. Her er de statistiske analysemetoder anvendelige. Man skal følge med i, hvorvidt ens forandringstiltag rent faktisk bliver ført ud i livet, og hvorvidt de fører til forbedringer. Et projekt, hvor man ikke kan måle, om der er positiv (eller negativ) udvikling, er ikke egnet til forbedringsarbejde.
Inden for forbedringsarbejde benyttes forskellige former for data. Kvantitative data hjælper os til at måle, hvorvidt forandring medfører forbedring. Sådanne data kan fx indhentes via BI-portalen (mere nedenfor i dropdown). Er der ikke tilgængelige kvantitative data kan der være brug for simpel dataindsamling (mere nedenfor i dropdown), såsom et "ølregnskab". Spørgeskemaer(mere nedenfor i dropdown) kan også anvendes.
Det er også relevant at supplere sit forbedringsarbejde med kvalitative data. Det kan eksempelvis ske i form af interviews eller observation (mere om begge nedenfor i dropdown), som kan give værdifuld viden om, hvordan forandringen/forbedringen bliver modtaget. Endelig kan dokumentanalyser, fx i form af journalaudit (mere under Audit nedenfor i dropdown), anvendes til at undersøge, hvor mange patienter, der får det, som de nationale kliniske retningslinjer definerer som god klinisk praksis.
Arbejdsgangsanalyser kan bruges til at kortlægge og analysere en proces, der skal forbedres. I arbejdsgangsanalysen defineres og beskrives alle trin og aktører i processen fra start til slut (fra input til output). Resultatet af analyserne er ofte, at man kan identificere overflødige aktiviteter, uhensigtsmæssige overgange, tidskrævende procedurer, usikre skift eller andre problemer i processen.
En arbejdsgangsanalyse er derfor ofte en relevant aktivitet tidligt i forbedringsarbejdet, der giver viden om processen og det system eller de systemer, som processen er en del af.
Ofte har man på forhånd en opfattelse af, hvordan arbejdsgangen ser ud, men denne har ikke altid hold i virkeligheden. At forstå nuværende praksis er afgørende for at kunne forbedre den.
Der skelnes mellem tre forskellige versioner af den samme arbejdsproces;
- Processen, som den er defineret og dokumenteret. Det er processen, som den eksempelvis beskrives i gældende retningslinjer.
- Processen, som den rent faktisk forløber i praksis. Det er denne proces, vi kortlægger i en arbejdsgangsanalyse.
- Processen, som vi ønsker, den skal være. Her kan vi også anvende arbejdsgangsanalysen til at drøfte, hvordan processen bliver optimal.
Der findes flere redskaber og begreber inden for arbejdsgangsanalyse (se fx Langley et al 2009, s. 410-417);
- Flowdiagrammer eller flowcharts: Giver et visuelt overblik over arbejdsgangen og kan medvirke til at besvare forbedringsmodellens tre spørgsmål. Redskabet kan sætte en ramme for forbedringsarbejdet, hjælpe til at konkretisere dataindsamlingen og identificere oplagte forbedringer.
- Værdistrømsanalyser: Er en type flowdiagram, der særligt kendes fra LEAN. Her kigges både på processers og materialers vej gennem systemet.
- Causal loop diagram (årsagsanalysediagram): Er en type flowdiagram, der fokuserer på sammenhængen mellem elementerne ved at tilføje pile, der viser, hvordan et element påvirker et andet. Særligt velegnet i komplekse systemer.
- A linking of processes: Her forbindes flowdiagrammet med det system, hvori arbejdsgangen finder sted.
Eksempel:
Arbejdsgangsanalyser i form af rutediagrammer er blevet anvendt i bl.a. Operation Life og på forbedringsvejlederuddannelsen i Region Midtjylland. Det er muligt at finde eksempler og skabeloner til brug i word eller Libre Office på forbedringsvejleder-wikien.
I Region Midtjyllands BI-portal kan man finde information om alt fra sygefravær til behandlingskvalitet, som kan bruges til eksempelvis at konstruere seriediagrammer. Her kan man danne sig et overblik over Region Midtjyllands store datamængde, trække data ud fra ønskede kriterier og anvende dem i forbedringsarbejdet. BI-kontoret indsamler data på tværs af alle regionens forretningsområder og deres hovedopgaver er bl.a. (Region Midtjylland);
- at sikre et fælles og validt datavarehus for alle Region Midtjyllands forretningsområder
- at initiere og sikre brugerstyret BI-arbejde
- at understøtte brugernes behov for datainformation på alle niveauer
- at sikre et tilstrækkeligt og validt datainformationsgrundlag for at kunne drive, lede og udvikle forretningsområdet
- at sikre rette datainformation for at kunne forfølge og opnå koncernens fælles mål
- at sikre, at brugerne er en integreret og afgørende partner i BI-arbejdet
På Infosiden for den nye version af BI-portalen kan man finde mere information om BI-kontorets arbejde med BI-portalen, herunder implementering og undervisningstilbud. Se og hør en fem minutters video-introduktion.
Vi ønsker at anvende præcis og valid data i forbedringsarbejdet, men det forudsætter bl.a., at der foretages systematisk registrering på området. Er dette ikke tilfældet, kan simplere dataindsamlingsmetoder være nødvendige. På tavler kan man eksempelvis registrere antal gange, en procedure er udført som foreskrevet. En metode er optælling vha. streger (også kaldet ølregnskab), men mere præcise informationer, som eksempelvis dato og tidspunkt, en patient er blevet mobiliseret, kan endvidere angives. I mindre afdelinger kan man fx notere, om hver enkelt patient modtager den i forandringstiltaget tiltænkte behandling på klinisk logistik-skærmen. Fordelen ved at vise data på whiteboards/tavler er, at det giver mulighed for, at alt personale kan følge med i udviklingen i forbedringsprojektet. Der kan fx holdes tavlemøder, hvor data inddrages.
Som en hjælp ved mere detaljeret dataindsamling kan anvendes optællings- eller tjekskemaer. Eksempelvis kan man vha. af en hurtig runde i venteværelset registrere årsager til, at patienterne venter på forskellige tidspunkter af dagen (Regionernes Kliniske Kvalitetsudviklingsprogram, 2016). Hvis man er flere personer, der anvender et skema, er det afgørende, at det, der tælles, er veldefineret, og skemaet er let at bruge og forstå. Dette sikres gennem afprøvning (PDSA-test (se alfabetisk oversigt)) og tilpasning af skemaet forud for dataindsamlingen. En fordel ved optællingsskemaer er, at de giver mulighed for en mere detaljeret indsamling af data. Metoden kan til gengæld være tidskrævende ift. både indsamling og bearbejdning af data.
Eksempler:
I Håndbog i klinisk kvalitetsforbedring kan man på side 89-91 se eksempler på simpel optælling og brug af optællingsskemaer. På et medicinsk sengeafsnit talte man antallet af dage, siden der sidst var opstået en trykskade. Et psykiatrisk sengeafsnit begyndte at registrere, hvor meget personalet var ude sammen med patienterne, og et andet psykiatrisk afsnit talte dagligt op, hvor mange patienter, der var blevet risikovurderet. Nogle af disse registreringer om den enkelte patient sker nu som en del af den kliniske dokumentationspraksis ved at sætte flueben i et SFI-standardfelt i Midt-EPJ.
Inden for forbedringsarbejde anvendes forskellige spørgeskemaer til at indsamle skriftlig, kvantitativ information fra patienter eller fagprofessionelle. Det er væsentligt at huske, at spørgeskemaer er en metode til at indsamle svarpersonernes oplevelser af en begivenhed. Således er spørgeskemaer ikke et godt redskab, hvis formålet er at registrere faktiske hændelser.
En fordel ved spørgeskemaer er, at de giver mulighed for at spørge mange personer, hvorved repræsentativiteten øges. Til gengæld sætter de definerede spørgsmål retningen for, hvad informanterne svarer, hvorfor vi ikke nødvendigvis opnår nye perspektiver på problemet.
Spørgeskemaer er særligt velegnede til at besvare forbedringsmodellens andet spørgsmål; "Hvordan ved vi, at en forandring er en forbedring?". Men de kan anvendes allerede i den indledende planlægning af et forbedringsprojekt til at opnå viden om problemets omfang.
Der findes flere validerede spørgeskemaer, der typisk omhandler et bestemt emne (fx livskvalitet). Fordelen er, at de er gennemtestede og tidsbesparende. Til gengæld stemmer de måske ikke overens med det, der skal måles på i forbedringsprojektet. Nogle gange er det derfor relevant at udvikle et spørgeskema, og i den forbindelse bør følgende parametre bl.a. overvejes (SFI 2006);
- Brugen af lukkede (ja/nej eller på forhånd definerede svarmuligheder) versus åbne spørgsmål (ingen svarkategorier, respondenten skriver selv sit svar)
- Brugen af faktuelle spørgsmål (som spørger til konkrete episoder – eksempelvis hvor mange minutter en patient har ventet) versus generelle holdningsspørgsmål (som spørger til respondentens mening/vurdering af noget – eksempelvis om man ønsker mere information om årsagen til ventetid)
- Hvordan og på hvor mange spørgeskemaet PDSA-testes (se alfabetisk oversigt), inden det tages i brug
- Hvornår, hvordan og til hvem spørgeskemaet udleveres (eksempelvis før/efter en konsultation, i papirform eller elektronisk, til unge eller ældre patienter etc.)
- Hvordan de besvarede spørgeskemaer indsamles samt analyseres og af hvem
Man kan finde hjælp til at formulere og teste spørgeskemaer på EVAs (Dansk Evalueringsinstitut) hjemmeside. Desuden har SFI (Det Nationale Forskningscenter for Velfærd) i 2006 udgivet en længere guide til gode spørgeskemaer. Spørgeskemaer skal altid pdsa-testes inden brug.
Eksempler:
På forbedringsvejlederuddannelsen arbejder en deltager med at anvende spørgeskemaer, der forud for intravenøs behandling spørger til patientens sygdomsaktivitet. Formålet er at undgå unødvendige kontroller til gavn for både patienter og fagprofessionelle. Andre eksempler er TULE-spørgeskemaet til medarbejdere, "Hvordan har du det?"-skemaet til alle borgere, LUP-skemaerne til indlagte og ambulante patienter samt PRO-spørgeskemaer til udvalgte patientgrupper, der efterhånden er udviklet. DEFACTUM har bl.a. lavet spørgeskemaer til ældre medicinske patienter, mennesker med kronisk sygdom og personale på psykiatriske sengeafsnit. Se flere eksempler på bruger, patient og pårørendeundersøgelser på DEFACTUMs hjemmeside.
En typisk kvalitativ metode til at indsamle information er interviewet. Det kan anvendes til at indhente viden, kortlægge forløb og opnå andre perspektiver på problemets årsag og løsning. I forbedringsarbejde kan man bruge interviews til at få indblik i eksempelvis samarbejdspartneres, patienters og pårørendes oplevelser. Ofte fungerer interviewet som et supplement til kvantitative metoder, der eksempelvis kan påpege, hvor der er lav patienttilfredshed, men ikke nødvendigvis hvorfor. I modsætning til et spørgeskema giver interviewet mulighed for at gå i dybden med et tema, ved at informanten (den der interviewes) kan fortælle om det, der betyder mest for vedkommende. Ligeledes kan intervieweren forfølge interessante emner, der dukker op i interviewet (alt afhængig af interviewtype).
I en interviewsituation skal man som interviewer være særligt opmærksom på sin egen rolle. Man skal eksempelvis undgå at præge informanten eller stille ledende spørgsmål, som påvirker gyldigheden af informantens svar. Mange informanter er også tilbøjelige til at sige det, som de tænker, intervieweren gerne vil høre. Derfor bør man i starten af et interview understrege, at alle er svar er gyldige, og at de oplysninger informanten giver, behandles anonymt.
Man skelner ofte mellem forskellige typer interviews;
- Ustrukturerede interviews, hvor der ikke anvendes en interviewguide. Interviewet minder om en almindelig, uformel samtale.
- Semistrukturerede interviews, hvor intervieweren støtter sig til en interviewguide. Interviewet omhandler nogle på forhånd givne tematikker eller overordnede spørgsmål, men der er plads til at gå i andre retninger. Semistrukturerede interviews er den "klassiske" interviewform.
- Strukturerede interviews, hvor intervieweren holder sig til en interviewguide. Intervieweren anvender faste spørgsmål, som stilles i en bestemt rækkefølge. Strukturerede interviews er den type interviews, der minder mest om et spørgeskema.
Der skelnes også mellem individuelle interviews og fokusgruppeinterviews;
- Individuelle interviews, hvor man interviewer enkeltpersoner. Kan være mere eller mindre formelt, og særligt det ustrukturerede enkeltinterview minder om en almindelig samtale.
- Fokusgruppeinterviews, hvor man typisk interviewer mellem seks og ti personer, og hvor interviewet er anført af en moderator. Kan være en fordel, hvis man ønsker at komme bredt omkring et emne, idet deltagerne typisk vil inspirere hinanden til at tale om nye perspektiver. Fokusgruppeinterviewet er sværere at håndtere, fordi det kræver, at man er to personer til at afholde det, hvoraf den ene (moderatoren) skal styre gruppen, så alle kommer til orde. Derfor bør det primært anvendes, hvis man er interesseret i gruppedynamikker.
En udfordring ved interviews er, at efterbearbejdningen kan være tidskrævende. Hvis der er lydfiler, skal de måske transskriberes (lyttes og oversættes til tekst) og inddeles i temaer og koder. I stedet kan man vælge at tage et kort referat under eller lige efter interviewet. Her er det godt at bruge citater og eventuelt anvende på forhånd strukturerede overskrifter såsom;
- Hvilke konkrete erfaringer fortalte interviewpersonen/-erne om?
- Hvad fungerer ifølge interviewpersonen/-erne godt?
- Hvilke forbedringsområder peger interviewpersonen/-erne på?
Eksempler:
DEFACTUM gennemfører løbende fokusgrupper og telefoninterviews. Fx er patienter, der har været indlagt på psykiatriske afsnit, blevet interviewet om deres oplevelser af tvang, og borgere med kroniske sygdomme har deltaget i fokusgrupper.
At observere er at se og lytte opmærksomt til og evt. selv deltage aktivt i det der sker i en given situation eller sammenhæng. Observationer er fx iagttagelser af, hvordan eksempelvis patienter og sundhedsprofessionelle agerer i en bestemt sammenhæng eller situation. Man kan observere på to måder;
- På afstand, hvor man ikke tager kontakt til dem, man observerer, og generelt forsøger at påvirke dem mindst muligt. Det giver et indblik i en "normal" situation, hvis man kan følge situationen tæt nok fra distancen, og hvis ellers ens tilstedeværelse ikke virker forstyrrende.
- Som deltagende observatør, hvor man selv indgår i situationen, og i nogle tilfælde agerer eksempelvis patient eller sundhedsprofessionel for at opleve den på egen krop. Sidstnævnte fremgangsmåde giver også mulighed for at "teste" bestemte situationer, fx hvad der sker, når man stiller spørgsmål til en behandling.
Inden man tilrettelægger sin undersøgelse, skal man tage stilling til, hvor meget man vil påvirke situationen, og dermed hvilken af ovenstående metoder, man vil anvende. I praksis vil ens tilstedeværelse dog i sig selv virke forstyrrende, i det øjeblik folk bliver opmærksomme på, at de bliver observeret.
For at sikre sine observationsdata undervejs kan man notere i en observationsguide, som omhandler de situationer eller tematikker, man er særligt interesseret i at få beskrevet. Det kan dog skabe undren, hvorfor det kan være nødvendigt at tage noter eller skrive stikord, efter man har observeret.
Fordelen ved observationer er, at det giver et særligt indblik i samspillet mellem mennesker, noget som vi ofte har svært ved at sætte ord på. Det kan give anledning til, at man bliver mere opmærksom på både egen og andres rolle og måske agerer anderledes næste gang, man oplever en tilsvarende situation.
Eksempel:
I et projekt med fokus på korttidskommunikation observeredes samtaler af 10 minutters varighed mellem læge og patient i ambulatorium.
Auditforløb kan anvendes i forbindelse med kvalitets- og forbedringsarbejde på sundheds-, social- og psykiatriområdet. Audit betyder direkte oversat revision eller høring og kan beskrives som et redskab til systematisk faglig gennemgang og vurdering af en afgrænset faglig praksis med henblik på udvikling heraf.
I auditforløb er sigtet at lære af konkrete eksempler på den udvalgte praksis. Læringen opnås ved, at en gruppe af fagprofessionelle systematisk gennemgår et eller flere eksempler, for eksempel sager, forløb eller hændelser. For at kunne gennemføre en audit, må den udvalgte praksis derfor være dokumenteret skriftligt (fx i sags- eller journalakter) eller på video- og lydoptagelser. Alternativt må deltagerne i auditforløbet have fælles erfaringer med det eller de eksempler på fagpraksis, som vurderes.
Resultatet af et auditforløb kan være status på eksisterende praksis eller fremadrettet rapportering med anbefalinger for god faglig praksis. En stor fordel ved auditforløb er, at de giver et nyt perspektiv på egen og andres praksis. Idet fagprofessionelle selv typisk er involveret i at forberede og gennemføre forløbet, skaber det også et godt afsæt for fremtidig implementering af resultaterne og det fortsatte arbejde med kvalitetsudvikling.
Gennemførelsen af audits følger syv trin;
- Afklaring af rammer og vilkår
- Organisering
- Sammensætning af auditpanel
- Hvad skal auditeres? Afgrænsning af faglig problemstilling
- Udarbejdelse af vurderingsskema
- Udvælgelse af cases
- Dokumentationsmateriale – udvælgelse og klargøring
DEFACTUM har udviklet en særlig udgave af metoden, casebaseret audit, som er baseret på gennemgang af enkeltcases. Metoden anvendes inden for social-, psykiatri, beskæftigelses- og sundhedsområdet.
En metode, der er relateret til audit, er inventering. Ved inventering udvælges typisk et repræsentativt udvalg af journaler, som gennemgås og registreres i inventeringsskemaer. Fokus er på de patienter, som er i sengene netop nu; Er det de rigtige patienter, der ligger i sengene? Hvorfor venter patienterne? Hvordan kan vi skabe mere hensigtsmæssige patientforløb?
Eksempel:
Man kan læse mere om gennemførsel og se eksempler på audits i DEFACTUMs publikation; Om Audit - en metode til læring og kvalitetsudvikling i fagpraksis. Regionshospitalet Randers har arbejdet systematisk med inventering siden 2013.
I forbedringsarbejde bruges data og statistiske analysemetoder (se alfabetisk oversigt) til at forstå det system og de processer, som skal forbedres.
I det forberedende arbejde er den første og vigtigste opgave at finde de data, som man mener, kan sige noget om den proces, man gerne vil forbedre. Det er fx meget relevant at opgøre; Hvor stor er populationen (målgruppen) for forbedringsarbejdet? Hvor hyppigt foregår de processer, som ønskes forbedret? Hvor stor spredning er der i datamaterialet – målt på klinisk relevante indikatorer? Hvad viser baselinedata (hvis disse kan indhentes eller udarbejdes) om problemets omfang? Herefter kan mange forskellige statistiske analysemetoder anvendes til at trække information ud af data.
De relevante statistiske analysemetoder kan fx være frekvensfordelinger og histogrammer for at undersøge mønstre i datasættet. I det løbende forbedringsarbejde er det statistisk proceskontrol (SPC), der kan bidrage til at svare på forbedringsmodellens spørgsmål 2 (se alfabetisk oversigt). Kontrol hentyder her til, at den proces, der måles på er i kontrol, dvs. inden for statistisk beregnede grænser. Med SPC kan vi dokumentere, hvornår en forandring er en forbedring ved at adskille tilfældige udsving (normal variation) fra systematiske afvigelser (særlig variation) (Lauritsen, J. & Packness, Aa., 2010).
I dette metodekatalog ses der først på udvælgelsen af data gennem indikatorer (mere nedenfor i dropdown), og derefter på to statistiske analysemetoder/redskaber, nemlig seriediagrammet og paretodiagrammet (mere om begge nedenfor i dropdown). Det er værd at vide, at der selvfølgelig findes en lang række andre statistiske redskaber.
Forbedringsarbejde er databaseret. Det vil sige, at vi skal finde data, der kan bruges til at måle på, om de forventede forbedringer sker. Ofte vil man udvælge nogle målinger, der kan tjene som indikatorer på, om en indsats giver de forventede resultater. Man skelner i forbedringsarbejde mellem resultatindikatorer, procesindikatorer og ulempeindikatorer;
- Resultatindikatorer (også kaldet outcome indikatorer): Bruger vi til at dokumentere, om projektets mål bliver indfriet.
- Procesindikatorer: Bruger vi til at få feedback på, hvorvidt de ønskede aktiviteter bliver udført: Følger vi forandringsplanen?
- Ulempeindikatorer (også kaldet balancerede indikatorer): Bruger vi til at få feedback på, om forandringen/forbedringen har uønskede konsekvenser.
Indikatorer kan være absolutte tal, andele/procenter og rater. I forbedringsarbejde er det ofte mest motiverende at bruge absolutte tal, da de er nemmere at forholde sig til. Den første og vigtigste opgave i statistisk arbejde er at finde ud af hvilke tal, som afspejler den virkelighed, vi gerne vil vide noget om. I mange tilfælde vil tallene ikke findes i forvejen, og man er derfor nødt til selv at indsamle data.
I andre tilfælde er der i forvejen data for det, man gerne vil måle. I Danmark er der allerede defineret mange indikatorer på sundhedsområdet, og data for dem kan blandt andet findes i de nationale kliniske databaser. Her skelnes der typisk mellem resultatindikatorer, procesindikatorer og strukturindikatorer. I de efterhånden mange nationale kliniske kvalitetsdatabaser, er der flest procesindikatorer. Fordelene ved at bruge dem er, at de er defineret, der er opbygget en rutine for dataindsamling, og der er baseline-data. Til gengæld måler de måske ikke helt det, som man ønsker. Mange af indikatorerne findes også i regionens ledelsesinformationssystem (BI-portalen).
Det særlige ved forbedringsarbejdet er, at indikatorerne skal kunne følge processer på afsnitsniveau, mindst hver måned. Det betyder at nogle indikatorer ikke kan bruges, fordi antallet af observationer bag hvert målepunkt bliver for lille. I stedet kan anvendes antal dage mellem (uønskede) hændelser og antal ”gode perioder", fx antal bæltefri dage pr. måned (i stedet for antal bæltefikseringer pr. måned).
Eksempel:
Region Midtjyllands BI-portal har en lang række definerede indikatorer, mens RKKPs hjemmeside viser indikatorer i de nationale kliniske databaser. På forbedringsvejleder-wikien kan man finde en skabelon, der hjælper en til at definere, opgøre og analysere egne indikatorer.
Seriediagrammet er en måde at vise data på, og er det vigtigste redskab i systematisk forbedringsarbejde. Det anvendes til at besvare spørgsmål 2 i Forbedringsmodellen (se alfabetisk oversigt) og på en simpel og effektiv måde analysere, forstå og kommunikere data - herunder variation og udvikling over tid; "A run chart is a grafical display of data plottet in some kind of order. The run chart is also called trend chart or time series chart. The chart is easy to construct and simple to interpret. The simplicity makes it one of the most important methods for communicating and understanding variation." (The Improvement Guide, side 435).
Seriediagram er det danske ord for det amerikanske begreb "run chart". Det amerikanske slogan om anvendelsen af seriediagrammet er ”Plot the Dots”. Med seriediagrammet plotter man sine datapunkter, indsætter median og tolker herefter på data; "Seriediagrammet et kurvediagram med indikatorværdien (se alfabetisk oversigt) på y-aksen og tiden eller rækkefølgen på x-aksen [...] Midt i diagrammet markerer en vandret linje medianen, som deler datapunkterne, så halvdelen ligger over medianen, og halvdelen ligger under[...] Seriediagrammet er et nyttigt og enkelt redskab til at skelne mellem tilfældige måleudsving og ikke-tilfældige forandringer i indikatormålinger over tid" (Jacob Anhøj 2015, side 23 + 25).
Der findes i den forbindelse en række signaler, der angiver, at der sandsynligvis er sket et skift i processen, altså at den nye praksis har medført en forandring til det bedre (eller værre). Det kan fx tolkes som en forbedring, hvis en indikatorværdi 6-8 gange i træk ligger over medianen. De konkrete kriterier fremgår af Jacob Anhøjs bog.
Eksempel:
Det er muligt at se eksempler på run charts (seriediagrammer) på side 31 (uden median), side 55, side 95, side 113, side 150, side 160, side 167 (uden linjer mellem punkter og uden median) og side 188 i "The Improvement Guide".
Et Paretodiagram (på engelsk: "Pareto chart)") er et søjlediagram, der viser forekomsten af fænomener sorteret efter hyppighed. Desuden indeholder diagrammet en kurve, der viser den kumulerede andel. Ud af X-aksen viser diagrammet en række forskellige fænomener (fx årsager til et kvalitetsproblem). Værdien på Y-aksen er hyppighed i procent.
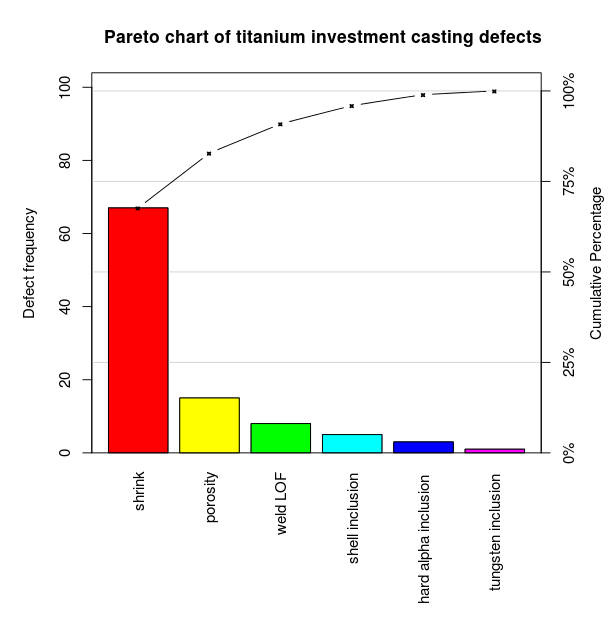
Formålet med diagrammet er at fremhæve de vigtigste (hyppigst forekommende) faktorer. I forbedringsarbejde kan diagrammet anvendes til at identificere de hyppigste årsager til et kvalitetsproblem, fx flaskehalse i et patientflow, der betyder, at patienter ikke bliver udskrevet på det planlagte tidspunkt. Diagrammet kan således bruges som trin 3, når et fiskebensdiagram har identificeret mulige årsager, og et "øl-regnskab" (løbende registreringer) har vist hyppigheden af den enkelte årsag.
Forbedringsarbejde består af flere faser. Typisk er der brug for en længere periode, hvor ny praksis afprøves/testes, inden der er etableret tilstrækkelig stor sikkerhed for, at den nye praksis skal implementeres.
Der findes mange implementeringsmetoder. I dette katalog er det foreløbigt blot Model for fastholdelse og implementering, som er medtaget.
Modellen består af i alt 10 proces-, personale- og organisatoriske faktorer, som har en afgørende betydning for implementering og fastholdelse af ny praksis.
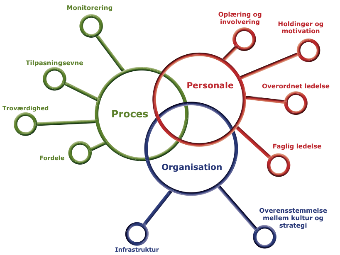
Modellen kan bruges til systematisk vurdering af sandsynligheden for at den nye praksis kan fastholdes i den konkrete organisatoriske kontekst. Modellens scoringsredskab hjælper med at prioritere hvilken af 10 faktorer, som man med fordel kan arbejde med, hvis man vil øge sandsynligheden for at den nye praksis fortsætter. Den tilhørende guide vejleder i, hvordan der kan arbejdes med den enkelte faktor. Fx anbefales arbejdsgangsanalyse (se alfabetisk oversigt) og monitorering.
Den danske udgave af modellen kan bestilles som trykt publikation på www.defactum.dk.
Det er vigtigt at dele viden og sprede gode løsninger i forbedringsarbejdet til andre. I opstarten af et forbedringsprojekt kan man have brug for inspiration, og her kan bl.a. anvendes forandringskataloger (se alfabetisk oversigt) og pakker (mere nedenfor i dropdown), der via evidens, viden fra eksperter og erfaringer guider en til konkrete forandringstiltag. Man kan også søge inspiration i andres gode ideer, dog altid med udgangspunkt i lokal afprøvning og tilpasning, som angivet i model for spredning (mere nedenfor i dropdown).
Når et forbedringstiltag er igangsat, kan man informere internt og eksternt om forløbet gennem fremdriftsrapporter (mere nedenfor i dropdown), der månedligt informerer om status for forbedringsarbejdet. Der er også flere muligheder for at dele erfaringer via elektroniske platforme, som eksempelvis de enkelte hospitalers Intranet. På E-dok (mere nedenfor i dropdown) kan man altid finde gældende retningslinjer inden for et bestemt klinisk område. Endelig giver internettet muligheder for at anvende gratis platforme som eksempelvis wikier (mere nedenfor i dropdown) til at samle og sprede viden.
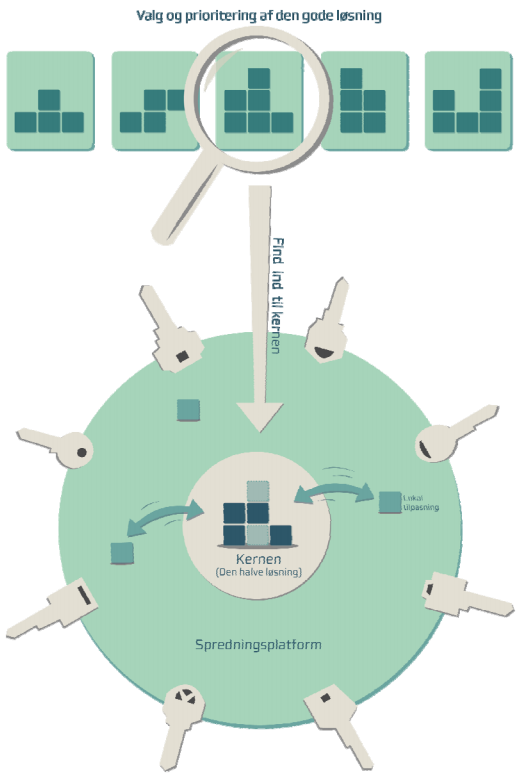
Model for spredning tager afsæt i en gennemgang af litteratur og studier på spredningsområdet, som er sammenfattet i bogen "Spredning af velfærdsløsninger = merværdi" (Bendix, Jensen og Astrup, 2015). Gennemgangen viser, at den løsning, der virker på et område, ikke direkte kan overføres til et andet. Men ved at videreføre den vigtigste del af løsningen ("kernen") og tilpasse resten lokale forhold, kan spredning til nye områder blive en succes.
Modellen indeholder fire hovedelementer/værktøjer.
- Kernen: Her defineres det, hvilken del af løsningen, der giver effekt. Kernen kaldes også "den halve løsning", da den altid videretages til andre områder, mens resten tilpasses lokalt.
- Spredningsplatform: Her foregår arbejdet med, hvad kernen indeholder. Tilpasningen sker ved, at de involverede aktører samarbejder om en strategi for, hvordan løsningen afstemmes med nye forhold.
- Push og Pull: Bag enhver spredningsstrategi ligger to typer af incitamenter for spredning. Push er ønsket om at sprede eksisterende gode løsninger til andre. Pull er ønsket om en løsning på bestemte problematikker. De to incitamenter er indbyrdes afhængige; løsninger kan ikke spredes, hvis der ikke er nogen interesserede arvtagere, samtidig må der være et behov for dem for, at de opstår.
- Implementeringsnøgler: Spredningsplatformen indeholder såkaldte nøgler, som understøtter spredningen. Nøglerne skal ses som et værktøj til at forankre de tilpassede løsninger og kan anvendes hver for sig eller kombineres. En nøgle er eksempelvis "Levedygtighed", altså at løsningen skal være robust, også når nyhedsværdien aftager.
Bendix, Jensen og Astrup, 2015.
For at spredning kan lykkes, må en række præmisser dog være opfyldt. Der skal bl.a. være afsat tilstrækkelige ressourcer, der skal være forandringskapacitet hos ledelse og medarbejdere, og der skal udarbejdes en strategi for spredning.
Eksempel:
Sundhedsstyregruppen i Region Midtjylland anvender spredningsmodellen som værktøj for implementering af sundhedsaftalerne. Med sundhedsaftalen skal de bedste løsninger udbredes, på baggrund af afprøvning og igangsættelse af en række tværsektorielle indsatser. Eksempelvis er alle kommuner og hospitaler forpligtet til at implementere Tidlig Opsporing af Begyndende Sygdom (TOBS). Kernen i denne løsning er TOBS-scoreskemaet, der skal anvendes, men en række andre elementer er åbne for lokal tilpasning.
Et forandringskatalog beskriver en række metoder eller overordnede strategier, som man kan lade sig inspirere af for at forbedre klinisk praksis. Et forandringskatalog tager udgangspunkt i eksisterende evidens på området, ekspertanbefalinger og gode erfaringer fra praksis. Det kan anvendes som et konkret arbejdsredskab, hvor man kan søge inspiration til forandringer. Det er et dynamisk dokument forstået på den måde, at det kan blive opdateret og udvidet med nye forandringstiltag.
Når man anvender et forandringskatalog er det væsentligt, at man ikke ubetinget implementerer forandringer fra kataloget. I stedet skal det anvendes som en inspirationskilde, og alle forandringer skal tilpasses lokalt gennem småskalaafprøvning. Kun hvis småskalaafprøvningen viser gode resultater, udvider man afprøvningen til større skala. Ved dårlige resultater må forandringen justeres og eventuelt forkastes, hvis fortsatte justeringer ikke ændrer på resultatet.
Eksempel:
Der er anvendt forandringskataloger inden for projekter som "Styr på diabetes" og "Tvang i psykiatrien". I sidstnævnte var nogle af forandringskatalogets overordnede strategier bl.a. at forbedre information og kommunikation ved (tvangs-)indlæggelse og at informere og inddrage patienter/pårørende.
En pakke beskriver en række kliniske delelementer, som alle bør være opfyldt i et givet behandlingsforløb for at leve op til god klinisk praksis. Pakker udviklet i en kontekst kan ofte spredes til en anden, men modsat forandringskataloger kan man ikke vælge frit i pakkerne, da alle elementer skal indføres for at sikre optimal behandling. Men der vil stadig være en lokalt tilpasning, i form af at inkorporere pakkerne i de eksisterende systemer i organisationen.
Begrebet "Pakker" stammer fra det engelske ord "care bundles" og henviser til en række kliniske delementer, som hvis de alle er udført, medfører bedre resultater for patienterne, end hvis de udføres hver for sig. Følgende retningslinjer indgår i udarbejdelsen af pakker (Dansk Selskab for Patientsikkerhed 2012, Reaser R et al 2012):
- Pakken består af tre til fem handlinger (elementer), som ifølge klinikere er vigtige for patientgruppen.
- Pakkens elementer er så vidt muligt indbyrdes uafhængige.
- Pakken er målrettet en afgrænset patientgruppe på et bestemt sted.
- Pakken er udarbejdet af et tværfagligt team.
- Pakkens elementer er beskrevet, så lokal tilpasning og klinisk skøn er muligt.
- Målet med pakken er, at mindst 95% af patienterne modtager alle pakkens elementer (alt-eller intet).
Alt-eller-intet princippet betyder, at alle delementer i pakken skal være opfyldt hos en patient, før vedkommende har modtaget pakken. I praksis skal målopfyldelsen på de enkelte elementer derfor være meget høj for, at 19 ud af 20 patienter (95%) modtager pakken. Om dette er opfyldt måles med en såkaldt "pakkeindikator" (også betegnet bundle indicator eller all-or-none indicator), der udregnes ved at dividere antal patienter, der har modtaget pakken, med det samlede antal patienter, som bør modtage pakken.
Eksempel:
Projekt "Sikre fødsler" omfattede tre kliniske pakker: Fødselstjeklisten, S-droppakken og Koppakken. Formålet med pakkerne var at øge patientsikkerheden ved at sikre en systematisk tilgang til kommunikation og opmærksomhed omkring vigtige oplysninger om kvindens og barnets tilstand under hele fødslen.
En pakke beskriver en række kliniske delelementer, som alle bør være opfyldt i et givet behandlingsforløb for at leve op til god klinisk praksis. Pakker udviklet i en kontekst kan ofte spredes til en anden, men modsat forandringskataloger kan man ikke vælge frit i pakkerne, da alle elementer skal indføres for at sikre optimal behandling. Men der vil stadig være en lokalt tilpasning, i form af at inkorporere pakkerne i de eksisterende systemer i organisationen.
Begrebet "Pakker" stammer fra det engelske ord "care bundles" og henviser til en række kliniske delementer, som hvis de alle er udført, medfører bedre resultater for patienterne, end hvis de udføres hver for sig. Følgende retningslinjer indgår i udarbejdelsen af pakker (Dansk Selskab for Patientsikkerhed 2012, Reaser R et al 2012):
- Pakken består af tre til fem handlinger (elementer), som ifølge klinikere er vigtige for patientgruppen.
- Pakkens elementer er så vidt muligt indbyrdes uafhængige.
- Pakken er målrettet en afgrænset patientgruppe på et bestemt sted.
- Pakken er udarbejdet af et tværfagligt team.
- Pakkens elementer er beskrevet, så lokal tilpasning og klinisk skøn er muligt.
- Målet med pakken er, at mindst 95% af patienterne modtager alle pakkens elementer (alt-eller intet).
Alt-eller-intet princippet betyder, at alle delementer i pakken skal være opfyldt hos en patient, før vedkommende har modtaget pakken. I praksis skal målopfyldelsen på de enkelte elementer derfor være meget høj for, at 19 ud af 20 patienter (95%) modtager pakken. Om dette er opfyldt måles med en såkaldt "pakkeindikator" (også betegnet bundle indicator eller all-or-none indicator), der udregnes ved at dividere antal patienter, der har modtaget pakken, med det samlede antal patienter, som bør modtage pakken.
Eksempel:
Projekt "Sikre fødsler" omfattede tre kliniske pakker: Fødselstjeklisten, S-droppakken og Koppakken. Formålet med pakkerne var at øge patientsikkerheden ved at sikre en systematisk tilgang til kommunikation og opmærksomhed omkring vigtige oplysninger om kvindens og barnets tilstand under hele fødslen.
Ved at bruge fremdriftsrapporter (også kaldet månedsrapporter) i et forbedringsarbejde kan ledere, kolleger og andre relevante personer månedligt informeres om status for forbedringsarbejdet. Fremdriftsrapporten er også et effektivt værktøj i forbindelse med vejledning af forbedringsprojekter. En fremdriftsrapport skal være kortfattet og vedrøre væsentlige elementer inden for forbedringsarbejdet såsom mål, indikatorer og forandringer til afprøvning. Den skal så vidt muligt kunne læses som et selvstændigt dokument, men ikke rumme samme detaljegrad som eksempelvis et charter (se alfabetisk oversigt).
Fremdriftsrapporten udarbejdes på månedsbasis og skal afspejle forbedringsarbejdet i den forgående måned (siden sidste fremdriftsrapport) samt lægge op til de efterfølgende skridt i projektet den næste måned. Den er bygget op om de tre spørgsmål i forbedringsmodellen, men spørger også til status for projektet og teamet.
Som en del af en fremdriftsrapport viser man ofte sine nyeste PDSA'er og data/seriediagrammer, da de dokumenterer afprøvninger i projektet og viser, om en forandring også er en forbedring.
Eksempel:
I flere nationale og regionale forbedringsprojekter har deltagerne afleveret månedsrapporter for at have fokus på fremdriften. Deltagerne på forbedringsvejlederuddannelsen udarbejder også fremdriftsrapporter om deres forbedringsprojekter.
E-Dok er et It-system, der samler regionens politikker, retningslinjer, instrukser og supplerende dokumenter på en fælles platform. Alle disse dokumenter (undtagen supplerende) følger en bestemt skabelon med på forhånd definerede overskrifter. Med e-dok er dokumenterne let tilgængelige og altid forfattet, opdateret og godkendt af sagkyndige personer.
På e-dok kan man fremsøge de vejledninger, der bruges i det daglige arbejde i regionen. Man behøver ikke være logget på for at søge, da e-dok er tilgængelig for alle, herunder også patienter. Vælger man at logge på med regions-id og selvvalgt kode, får man dog adgang til funktioner såsom "favoritter", hvor relevante dokumenter kan gemmes til senere brug.
Der findes flere søgemuligheder i Region Midtjyllands e-dok, bl.a. kan man filtrere på afdelingsniveau. I 2016 kom der en ny søgefunktion i e-dok, som indeholder en række automatiske fordele, eksempelvis automatisk stavekontrol og søgning efter synonyme ord. Man kan læse mere om de nye søgefunktioner i regionens vejledning. På e-dok kan man under fanen "hjælp" finde manuler, der beskriver, hvordan man alt efter brugertype anvender e-dok.
Eksempel: På e-dok (se alfabetisk oversigt) findes en række dokumenter af relevans for forbedringsarbejde. Et meget aktuelt dokument er Region Midtjyllands målbillede for sundhedsområdet 2016, som blev drøftet på Regionsrådets møde den 21. december 2016.
En wiki er en slags hjemmeside, som let kan redigeres af alle de personer, som får rettigheder til det. Den er et oplagt redskab til kommunikation og vidensdeling inden for forbedringsarbejde. Alle kan gratis oprette og anvende en wiki, og det kræver ingen særlige tekniske kompetencer at uploade dokumenter eller redigere indholdet.
En wiki kan enten være offentlig tilgængelig, hvilket vil sige at alle kan tilgå dens indhold, eller være forbeholdt udvalgte personer (brugere). Hvilken løsning der er bedst, afhænger dels af hvilken målgruppe, wikien har, og hvad den anvendes til. En anvendelsesmulighed er at oprette en wiki, der samler alle fremdriftsrapporter og grafer mv. inden for ens forbedringsprojekt. Så kan man give linket til andre, der har lyst til at arbejde med lignende forbedringer. En anden mulighed er at bruge wikien som et online bibliotek, hvor man gemmer litteratur og rapporter (ligesom dropbox). Endelig kan man på en wiki sprede viden og begreber inden for forbedringsarbejde med andre.
Når man klikker ind på en wiki, er der to overordnede faner. En "wiki"-fane, som bringer en til wikiens forside, og en "Pages & files"-fane, der bringer en til et mappesystem med sider og dokumenter. Mappesystemet minder om det, man også ser på ens egen computer. På en wiki kan man dog både have dokumenter, såsom word- og pdf-filer, og sider, som brugerne kan læse men ikke downloade.
Der findes forskellige funktioner på en wiki, der kan hjælpe en til at orientere sig;
- Søgefeltet i øverste højre hjørne, hvor man kan søge efter ord på wikiens sider eller filnavne
- Funktionen "Navigator" i højre side, der giver et overblik over wikiens mapper og indhold
- Funktionen "Sidebar" i højre side, som wikiens administrator(er) selv bestemmer, hvad skal vise. Den kan eksempelvis linke til vigtige mapper eller filer.
- Funktionen "Recent Activity", der viser de nyeste ændringer på wikien. Det fremgår desuden altid på de enkelte sider og dokumenter, hvornår de sidst er redigeret og af hvem.
Model for spredning tager afsæt i en gennemgang af litteratur og studier på spredningsområdet, som er sammenfattet i bogen "Spredning af velfærdsløsninger = merværdi" (Bendix, Jensen og Astrup, 2015). Gennemgangen viser, at den løsning, der virker på et område, ikke direkte kan overføres til et andet. Men ved at videreføre den vigtigste del af løsningen ("kernen") og tilpasse resten lokale forhold, kan spredning til nye områder blive en succes.
Modellen indeholder fire hovedelementer/værktøjer.
- Kernen: Her defineres det, hvilken del af løsningen, der giver effekt. Kernen kaldes også "den halve løsning", da den altid videretages til andre områder, mens resten tilpasses lokalt.
- Spredningsplatform: Her foregår arbejdet med, hvad kernen indeholder. Tilpasningen sker ved, at de involverede aktører samarbejder om en strategi for, hvordan løsningen afstemmes med nye forhold.
- Push og Pull: Bag enhver spredningsstrategi ligger to typer af incitamenter for spredning. Push er ønsket om at sprede eksisterende gode løsninger til andre. Pull er ønsket om en løsning på bestemte problematikker. De to incitamenter er indbyrdes afhængige; løsninger kan ikke spredes, hvis der ikke er nogen interesserede arvtagere, samtidig må der være et behov for dem for, at de opstår.
- Implementeringsnøgler: Spredningsplatformen indeholder såkaldte nøgler, som understøtter spredningen. Nøglerne skal ses som et værktøj til at forankre de tilpassede løsninger og kan anvendes hver for sig eller kombineres. En nøgle er eksempelvis "Levedygtighed", altså at løsningen skal være robust, også når nyhedsværdien aftager.

Bendix, Jensen og Astrup, 2015.
For at spredning kan lykkes, må en række præmisser dog være opfyldt. Der skal bl.a. være afsat tilstrækkelige ressourcer, der skal være forandringskapacitet hos ledelse og medarbejdere, og der skal udarbejdes en strategi for spredning.
Eksempel:
Sundhedsstyregruppen i Region Midtjylland anvender spredningsmodellen som værktøj for implementering af sundhedsaftalerne. Med sundhedsaftalen skal de bedste løsninger udbredes, på baggrund af afprøvning og igangsættelse af en række tværsektorielle indsatser. Eksempelvis er alle kommuner og hospitaler forpligtet til at implementere Tidlig Opsporing af Begyndende Sygdom (TOBS). Kernen i denne løsning er TOBS-scoreskemaet, der skal anvendes, men en række andre elementer er åbne for lokal tilpasning.
For hvert hovedtema henviser vi til forbedringsvejleder-wiki, hvor du henter relevant materiale, eksempelvis i form af skabeloner og eksempler. En wiki er en slags hjemmeside, som let kan redigeres af alle de personer, som får rettigheder til det. Den er et oplagt redskab til kommunikation og vidensdeling inden for forbedringsarbejde. Alle kan gratis oprette og anvende en wiki, og det kræver ingen særlige tekniske kompetencer at uploade dokumenter eller redigere indholdet.
Læs metodekataloget på hjemmesiden eller hent det i en samlet PDF-version.
På Region Midtjyllands forbedringsvejlederuddannelse lærer du at iværksætte, lede og vejlede forbedringsprojekter.
Oversigt over begreber
Vi har samlet hovedtemaernes begreber.
Arbejdsgangsanalyser kan bruges til at kortlægge og analysere en proces, der skal forbedres. I arbejdsgangsanalysen defineres og beskrives alle trin og aktører i processen fra start til slut (fra input til output). Resultatet af analyserne er ofte, at man kan identificere overflødige aktiviteter, uhensigtsmæssige overgange, tidskrævende procedurer, usikre skift eller andre problemer i processen.
En arbejdsgangsanalyse er derfor ofte en relevant aktivitet tidligt i forbedringsarbejdet, der giver viden om processen og det system eller de systemer, som processen er en del af.
Ofte har man på forhånd en opfattelse af, hvordan arbejdsgangen ser ud, men denne har ikke altid hold i virkeligheden. At forstå nuværende praksis er afgørende for at kunne forbedre den.
Der skelnes mellem tre forskellige versioner af den samme arbejdsproces;
- Processen, som den er defineret og dokumenteret. Det er processen, som den eksempelvis beskrives i gældende retningslinjer.
- Processen, som den rent faktisk forløber i praksis. Det er denne proces, vi kortlægger i en arbejdsgangsanalyse.
- Processen, som vi ønsker, den skal være. Her kan vi også anvende arbejdsgangsanalysen til at drøfte, hvordan processen bliver optimal.
Der findes flere redskaber og begreber inden for arbejdsgangsanalyse (se fx Langley et al 2009, s. 410-417);
- Flowdiagrammer eller flowcharts: Giver et visuelt overblik over arbejdsgangen og kan medvirke til at besvare forbedringsmodellens tre spørgsmål. Redskabet kan sætte en ramme for forbedringsarbejdet, hjælpe til at konkretisere dataindsamlingen og identificere oplagte forbedringer.
- Værdistrømsanalyser: Er en type flowdiagram, der særligt kendes fra LEAN. Her kigges både på processers og materialers vej gennem systemet.
- Causal loop diagram (årsagsanalysediagram): Er en type flowdiagram, der fokuserer på sammenhængen mellem elementerne ved at tilføje pile, der viser, hvordan et element påvirker et andet. Særligt velegnet i komplekse systemer.
- A linking of processes: Her forbindes flowdiagrammet med det system, hvori arbejdsgangen finder sted.
Eksempel:
Arbejdsgangsanalyser i form af rutediagrammer er blevet anvendt i bl.a. Operation Life og på forbedringsvejlederuddannelsen i Region Midtjylland. Det er muligt at finde eksempler og skabeloner til brug i word eller Libre Office på forbedringsvejleder-wikien.
Auditforløb kan anvendes i forbindelse med kvalitets- og forbedringsarbejde på sundheds-, social- og psykiatriområdet. Audit betyder direkte oversat revision eller høring og kan beskrives som et redskab til systematisk faglig gennemgang og vurdering af en afgrænset faglig praksis med henblik på udvikling heraf.
I auditforløb er sigtet at lære af konkrete eksempler på den udvalgte praksis. Læringen opnås ved, at en gruppe af fagprofessionelle systematisk gennemgår et eller flere eksempler, for eksempel sager, forløb eller hændelser. For at kunne gennemføre en audit, må den udvalgte praksis derfor være dokumenteret skriftligt (fx i sags- eller journalakter) eller på video- og lydoptagelser. Alternativt må deltagerne i auditforløbet have fælles erfaringer med det eller de eksempler på fagpraksis, som vurderes.
Resultatet af et auditforløb kan være status på eksisterende praksis eller fremadrettet rapportering med anbefalinger for god faglig praksis. En stor fordel ved auditforløb er, at de giver et nyt perspektiv på egen og andres praksis. Idet fagprofessionelle selv typisk er involveret i at forberede og gennemføre forløbet, skaber det også et godt afsæt for fremtidig implementering af resultaterne og det fortsatte arbejde med kvalitetsudvikling.
Gennemførelsen af audits følger syv trin;
- Afklaring af rammer og vilkår
- Organisering
- Sammensætning af auditpanel
- Hvad skal auditeres? Afgrænsning af faglig problemstilling
- Udarbejdelse af vurderingsskema
- Udvælgelse af cases
- Dokumentationsmateriale – udvælgelse og klargøring
DEFACTUM har udviklet en særlig udgave af metoden, casebaseret audit, som er baseret på gennemgang af enkeltcases. Metoden anvendes inden for social-, psykiatri, beskæftigelses- og sundhedsområdet.
En metode, der er relateret til audit, er inventering. Ved inventering udvælges typisk et repræsentativt udvalg af journaler, som gennemgås og registreres i inventeringsskemaer. Fokus er på de patienter, som er i sengene netop nu; Er det de rigtige patienter, der ligger i sengene? Hvorfor venter patienterne? Hvordan kan vi skabe mere hensigtsmæssige patientforløb?
Eksempel:
Man kan læse mere om gennemførsel og se eksempler på audits i DEFACTUMs publikation; Om Audit - en metode til læring og kvalitetsudvikling i fagpraksis. Regionshospitalet Randers har arbejdet systematisk med inventering siden 2013.
I Region Midtjyllands BI-portal kan man finde information om alt fra sygefravær til behandlingskvalitet, som kan bruges til eksempelvis at konstruere seriediagrammer. Her kan man danne sig et overblik over Region Midtjyllands store datamængde, trække data ud fra ønskede kriterier og anvende dem i forbedringsarbejdet. BI-kontoret indsamler data på tværs af alle regionens forretningsområder og deres hovedopgaver er bl.a. (Region Midtjylland);
- at sikre et fælles og validt datavarehus for alle Region Midtjyllands forretningsområder
- at initiere og sikre brugerstyret BI-arbejde
- at understøtte brugernes behov for datainformation på alle niveauer
- at sikre et tilstrækkeligt og validt datainformationsgrundlag for at kunne drive, lede og udvikle forretningsområdet
- at sikre rette datainformation for at kunne forfølge og opnå koncernens fælles mål
- at sikre, at brugerne er en integreret og afgørende partner i BI-arbejdet
På Infosiden for den nye version af BI-portalen kan man finde mere information om BI-kontorets arbejde med BI-portalen, herunder implementering og undervisningstilbud. Se og hør en fem minutters video-introduktion.
Et charter beskriver formålet med og planen for forbedringsarbejdet og udgør det første skridt mod at udforske og beskrive, hvad der forventes opnået fra forbedringsinitiativet. I et charter besvares forbedringsmodellens tre spørgsmål;
- Hvad ønsker vi at opnå?
- Hvordan ved vi, at en forandring er en forbedring?
- Hvilke forandringer kan vi gøre, som vil resultere i en forbedring
Derudover tages typisk stilling til, hvem der indgår i ens forbedringsteam, hvornår projektet forventes afsluttet, og der defineres specifikke resultater eller mål. Et charter er med til at fastholde fokus på din problemstilling under hele forløbet. Det er dog også et dynamisk dokument, der er åbent for revidering undervejs i projektperioden.
Eksempel:
Alle deltagere på forbedringsvejlederuddannelsen i Region Midtjylland har indledningsvist formuleret et charter for det projekt, de ønsker at arbejde med. På forbedringsvejleder-wikien findes et eksempel på et charter for et projekt, der ønsker at forebygge fald på medicinsk afdeling.
E-Dok er et It-system, der samler regionens politikker, retningslinjer, instrukser og supplerende dokumenter på en fælles platform. Alle disse dokumenter (undtagen supplerende) følger en bestemt skabelon med på forhånd definerede overskrifter. Med e-dok er dokumenterne let tilgængelige og altid forfattet, opdateret og godkendt af sagkyndige personer.
På e-dok kan man fremsøge de vejledninger, der bruges i det daglige arbejde i regionen. Man behøver ikke være logget på for at søge, da e-dok er tilgængelig for alle, herunder også patienter. Vælger man at logge på med regions-id og selvvalgt kode, får man dog adgang til funktioner såsom "favoritter", hvor relevante dokumenter kan gemmes til senere brug.
Der findes flere søgemuligheder i Region Midtjyllands e-dok, bl.a. kan man filtrere på afdelingsniveau. I 2016 kom der en ny søgefunktion i e-dok, som indeholder en række automatiske fordele, eksempelvis automatisk stavekontrol og søgning efter synonyme ord. Man kan læse mere om de nye søgefunktioner i regionens vejledning. På e-dok kan man under fanen "hjælp" finde manuler, der beskriver, hvordan man alt efter brugertype anvender e-dok.
Eksempel: På e-dok (se alfabetisk oversigt) findes en række dokumenter af relevans for forbedringsarbejde. Et meget aktuelt dokument er Region Midtjyllands målbillede for sundhedsområdet 2016, som blev drøftet på Regionsrådets møde den 21. december 2016.
Et driverdiagram visualiserer sammenhængen mellem forbedringsarbejdets mål og midler. Diagrammet synliggør forandringsteoriens antagelser om, hvordan specifikke forandringstiltag forventes at resultere i forbedringer. Det er et redskab til at bygge og teste forandringsteorier, der kan anvendes i forbindelse med både simple og komplekse forbedringsprojekter.

Der findes mange forskellige versioner af driverdiagrammer. I en version skelnes der mellem primære og sekundære drivere (Langley et al 2009, s. 119), men i simple tilfælde, eksempelvis forbedringen af en enkelt proces, kan de sekundære drivere udelades (Bennett & Provost 2015, s. 40). I en anden version skelnes der mellem resultater (outcome), nøgledrivere (key drivers) og forandringskoncepter (change koncepts) (Langeley et al 2009, s. 430). En tredje version skelner mellem resultater (outcome), systemproblemer (problems with the system) og forbedringsområder (areas for improvement) (Langeley et al 2009, s. 286). En fjerde version viser også procesindikatorerne.
Trædiagrammet (Tree Diagram) og Fiskebensdiagrammet (Cause-and-Effect Diagram) er lignende diagrammer, som kan bruges til at gøre de centrale antagelser i forbedringsarbejdet synlige.
Eksempel:
På forbedringsvejlederuddannelsen og i IHIs "Improvement Advisor" uddannelse bruges driverdiagrammet aktivt. Der findes eksempler på forbedringsvejleder-wikien, ligesom NHS (National Health Service) har flere engelske eksempler på driverdiagrammer på deres hjemmeside.
På regionalt niveau danner forbedringsmodellen og læring i teams også rammen for arbejdet i udvalgte regionale forbedringsfællesskaber, som virker understøttende for arbejdet med de nationale mål.
I Region Midtjylland arbejder hospitalerne på tværs for at sikre bedre sammenhængende patientforløb, øget patientinddragelse og patienttilfredshed. Det sker gennem forbedringsfællesskabet "Sikkert Patientflow". Her iværksætter 5 akuthospitaler forskellige forandringstiltag, for at "blive bedre til at forudsige udskrivelser og indlæggelser samt tilpasse ressourcer, så der ikke opstår barrierer for patienternes videre færd gennem sygehuset" (Sikkert Patientflow). Målet er at sikre sammenhængende behandlingsforløb uden ventetid. Det udmønter sig konkret i en målsætning om, at patienter, der har været indlagt i mere end 48 timer, udskrives inden kl. 12.00.
Sikkert Patientflow er organiseret i en akutstyregruppe, der sætter rammer og mål for forbedringsarbejdet, en rådgivnings- og udviklingsgruppe, der understøtter samarbejde og videndeling på tværs af hospitalerne, samt lokale styregrupper og forbedringsteams (mere nedenfor i dropdown) på de enkelte hospitaler, der tilpasser og varetager forbedringstiltagene på de enkelte hospitaler.
I rådgivnings- og udviklingsgruppen indgår Strategisk Kvalitet, DEFACTUM og Koncern HR. Strategisk Kvalitet varetager sekretariatsfunktioner og videreformidler information, mens DEFACTUM og Koncern HR tilrettelægger læringsseminarer og sitevisits, for at støtte det lokale forbedringsarbejde.

Forbedringsmodellen er bygget op om tre centrale spørgsmål til projektets formål og mål, den måde projektet dokumenterer forbedringer på samt ideer til forandringer. De tre spørgsmål er:
- What are we trying to accomplish? (Hvad ønsker vi at opnå?)
- How will we know that a change is an improvement? (Hvordan ved vi, at en forandring er en forbedring?)
- What change can we make that will result in improvement?
(Hvilke forandringer kan iværksættes for at skabe forbedringer?)
Samtidig indeholder modellen en lærings-cirkel, hvis formål er at opbygge viden igennem test af forandringer, den såkaldte PDSA-cirkel (Plan, Do, Study, Act). Fordelen ved metoden er, at den sikrer en systematisk tilgang til forbedringsarbejde, hvor man kommer omkring alle væsentlige elementer i et forbedringsprojekt. Dette sikres bl.a. gennem anvendelsen af konkrete redskaber såsom charter, driverdiagrammer og PDSA-skabeloner (se alfabetisk oversigt).
Alle tre spørgsmål i forbedringsmodellen skal besvares, hvilket kan gøres i vilkårlig rækkefølge. Det er en god idé at beskrive problemet, inden man formulerer målet. Der skal være et problem, og det skal kunne løses gennem forbedringsprojektet. For at modvirke en opfattelse af at projekter blot er en administrativ byrde, der stjæler tid fra kerneopgaven, er det vigtigt, at målene er meningsfulde for medarbejderne. En tjekliste, der bl.a. sikrer dette, er SMARTE mål (se alfabetisk oversigt).
Eksempel:
Forbedringsmodellen er blevet anvendt i større indsatser som "Operation Life" (2007), "Patientsikkert Sygehus" (2010-2013) og "Sikre Fødsler" (2012-2014) samt fire forbedringsprojekter om "Tvang i Psykiatrien" (perioden 2004-2015). På den igangværende forbedringsvejlederuddannelse i Region Midtjylland anvender samtlige deltagere forbedringsmodellen som en ramme for deres forbedringsprojekter, der omhandler alt fra reduktion af ventetid til øget patient- og pårørendeinddragelse.
I Region Midt kan man gennem et 10 måneders uddannelsesforløb blive forbedringsvejleder. Uddannelsen varetages af DEFACTUM i et fagligt fællesskab med Dansk Selskab for Patientsikkerhed, der har mange års erfaring med at tilrettelægge Forbedringsagentuddannelsen.
Som forbedringsvejleder opnår man kompetencer til at lede forbedringsprojekter og til at vejlede kolleger i at gennemføre et forbedringsprojekt. Vægten på uddannelsen er på forbedringsmodellen og på det praksisnære arbejde med eget forbedringsprojekt. Desuden tager uddannelses afsæt i en "all teach all learn"-tilgang til læring, som træner deltagerne i at formidle eget projekt og give feedback på andres.
Det er et ønske med uddannelsen at opbygge kompetencer fordelt på mange medarbejdere i Region Midtjylland, så både lokale, regionale og nationale forbedringsprojekter kan trække på et solidt bagland, når forbedringsinitiativer skal iværksættes og implementeres. Desuden giver uddannelsen en mulighed for at udbygge sit faglige og personlige netværk, hvilket skaber en væsentlig ressource på tværs af enheder i Region Midtjylland.
Formålet:
med uddannelsen er at uddanne forbedringsvejledere, som kan iværksætte og lede et forbedringsarbejde, der fører til markante forbedringer. For at få succes med at skabe forbedringer er viden om forbedringsmetoder vigtig som supplement til sundhedsfaglig og socialfaglig viden. Som færdiguddannet forbedringsvejleder kan man medvirke til at lede og vejlede lokale forbedringsprojekter. Det kræver forskellige kompetencer, bl.a. evnen til at sætte systematiske mål og anvende forbedringsmetoder, som uddannelsen hjælper deltagerne til opnå.
Målgruppen:
For uddannelsen er sundhedsprofessionelle i klinisk praksis, ansatte på det sociale område, administrativt ansatte og ledere, der arbejder med forbedring af eksisterende praksis, som ønsker at øge viden om og kompetencer til at gennemføre og facilitere forbedringsarbejde.
Man kan læse mere om uddannelsen og tilmelde sig det næste undervisningshold på Plan2Learn.
Et forandringskatalog beskriver en række metoder eller overordnede strategier, som man kan lade sig inspirere af for at forbedre klinisk praksis. Et forandringskatalog tager udgangspunkt i eksisterende evidens på området, ekspertanbefalinger og gode erfaringer fra praksis. Det kan anvendes som et konkret arbejdsredskab, hvor man kan søge inspiration til forandringer. Det er et dynamisk dokument forstået på den måde, at det kan blive opdateret og udvidet med nye forandringstiltag.
Når man anvender et forandringskatalog er det væsentligt, at man ikke ubetinget implementerer forandringer fra kataloget. I stedet skal det anvendes som en inspirationskilde, og alle forandringer skal tilpasses lokalt gennem småskalaafprøvning. Kun hvis småskalaafprøvningen viser gode resultater, udvider man afprøvningen til større skala. Ved dårlige resultater må forandringen justeres og eventuelt forkastes, hvis fortsatte justeringer ikke ændrer på resultatet.
Eksempel:
Der er anvendt forandringskataloger inden for projekter som "Styr på diabetes" og "Tvang i psykiatrien". I sidstnævnte var nogle af forandringskatalogets overordnede strategier bl.a. at forbedre information og kommunikation ved (tvangs-)indlæggelse og at informere og inddrage patienter/pårørende.
Ved at bruge fremdriftsrapporter (også kaldet månedsrapporter) i et forbedringsarbejde kan ledere, kolleger og andre relevante personer månedligt informeres om status for forbedringsarbejdet. Fremdriftsrapporten er også et effektivt værktøj i forbindelse med vejledning af forbedringsprojekter. En fremdriftsrapport skal være kortfattet og vedrøre væsentlige elementer inden for forbedringsarbejdet såsom mål, indikatorer og forandringer til afprøvning. Den skal så vidt muligt kunne læses som et selvstændigt dokument, men ikke rumme samme detaljegrad som eksempelvis et charter (se alfabetisk oversigt).
Fremdriftsrapporten udarbejdes på månedsbasis og skal afspejle forbedringsarbejdet i den forgående måned (siden sidste fremdriftsrapport) samt lægge op til de efterfølgende skridt i projektet den næste måned. Den er bygget op om de tre spørgsmål i forbedringsmodellen, men spørger også til status for projektet og teamet.
Som en del af en fremdriftsrapport viser man ofte sine nyeste PDSA'er og data/seriediagrammer, da de dokumenterer afprøvninger i projektet og viser, om en forandring også er en forbedring.
Eksempel:
I flere nationale og regionale forbedringsprojekter har deltagerne afleveret månedsrapporter for at have fokus på fremdriften. Deltagerne på forbedringsvejlederuddannelsen udarbejder også fremdriftsrapporter om deres forbedringsprojekter.
Forbedringsarbejde er databaseret. Det vil sige, at vi skal finde data, der kan bruges til at måle på, om de forventede forbedringer sker. Ofte vil man udvælge nogle målinger, der kan tjene som indikatorer på, om en indsats giver de forventede resultater. Man skelner i forbedringsarbejde mellem resultatindikatorer, procesindikatorer og ulempeindikatorer;
- Resultatindikatorer (også kaldet outcome indikatorer): Bruger vi til at dokumentere, om projektets mål bliver indfriet.
- Procesindikatorer: Bruger vi til at få feedback på, hvorvidt de ønskede aktiviteter bliver udført: Følger vi forandringsplanen?
- Ulempeindikatorer (også kaldet balancerede indikatorer): Bruger vi til at få feedback på, om forandringen/forbedringen har uønskede konsekvenser.
Indikatorer kan være absolutte tal, andele/procenter og rater. I forbedringsarbejde er det ofte mest motiverende at bruge absolutte tal, da de er nemmere at forholde sig til. Den første og vigtigste opgave i statistisk arbejde er at finde ud af hvilke tal, som afspejler den virkelighed, vi gerne vil vide noget om. I mange tilfælde vil tallene ikke findes i forvejen, og man er derfor nødt til selv at indsamle data.
I andre tilfælde er der i forvejen data for det, man gerne vil måle. I Danmark er der allerede defineret mange indikatorer på sundhedsområdet, og data for dem kan blandt andet findes i de nationale kliniske databaser. Her skelnes der typisk mellem resultatindikatorer, procesindikatorer og strukturindikatorer. I de efterhånden mange nationale kliniske kvalitetsdatabaser, er der flest procesindikatorer. Fordelene ved at bruge dem er, at de er defineret, der er opbygget en rutine for dataindsamling, og der er baseline-data. Til gengæld måler de måske ikke helt det, som man ønsker. Mange af indikatorerne findes også i regionens ledelsesinformationssystem (BI-portalen).
Det særlige ved forbedringsarbejdet er, at indikatorerne skal kunne følge processer på afsnitsniveau, mindst hver måned. Det betyder at nogle indikatorer ikke kan bruges, fordi antallet af observationer bag hvert målepunkt bliver for lille. I stedet kan anvendes antal dage mellem (uønskede) hændelser og antal ”gode perioder", fx antal bæltefri dage pr. måned (i stedet for antal bæltefikseringer pr. måned).
Eksempel:
Region Midtjyllands BI-portal har en lang række definerede indikatorer, mens RKKPs hjemmeside viser indikatorer i de nationale kliniske databaser. På forbedringsvejleder-wikien kan man finde en skabelon, der hjælper en til at definere, opgøre og analysere egne indikatorer.
En typisk kvalitativ metode til at indsamle information er interviewet. Det kan anvendes til at indhente viden, kortlægge forløb og opnå andre perspektiver på problemets årsag og løsning. I forbedringsarbejde kan man bruge interviews til at få indblik i eksempelvis samarbejdspartneres, patienters og pårørendes oplevelser. Ofte fungerer interviewet som et supplement til kvantitative metoder, der eksempelvis kan påpege, hvor der er lav patienttilfredshed, men ikke nødvendigvis hvorfor. I modsætning til et spørgeskema giver interviewet mulighed for at gå i dybden med et tema, ved at informanten (den der interviewes) kan fortælle om det, der betyder mest for vedkommende. Ligeledes kan intervieweren forfølge interessante emner, der dukker op i interviewet (alt afhængig af interviewtype).
I en interviewsituation skal man som interviewer være særligt opmærksom på sin egen rolle. Man skal eksempelvis undgå at præge informanten eller stille ledende spørgsmål, som påvirker gyldigheden af informantens svar. Mange informanter er også tilbøjelige til at sige det, som de tænker, intervieweren gerne vil høre. Derfor bør man i starten af et interview understrege, at alle er svar er gyldige, og at de oplysninger informanten giver, behandles anonymt.
Man skelner ofte mellem forskellige typer interviews;
- Ustrukturerede interviews, hvor der ikke anvendes en interviewguide. Interviewet minder om en almindelig, uformel samtale.
- Semistrukturerede interviews, hvor intervieweren støtter sig til en interviewguide. Interviewet omhandler nogle på forhånd givne tematikker eller overordnede spørgsmål, men der er plads til at gå i andre retninger. Semistrukturerede interviews er den "klassiske" interviewform.
- Strukturerede interviews, hvor intervieweren holder sig til en interviewguide. Intervieweren anvender faste spørgsmål, som stilles i en bestemt rækkefølge. Strukturerede interviews er den type interviews, der minder mest om et spørgeskema.
Der skelnes også mellem individuelle interviews og fokusgruppeinterviews;
- Individuelle interviews, hvor man interviewer enkeltpersoner. Kan være mere eller mindre formelt, og særligt det ustrukturerede enkeltinterview minder om en almindelig samtale.
- Fokusgruppeinterviews, hvor man typisk interviewer mellem seks og ti personer, og hvor interviewet er anført af en moderator. Kan være en fordel, hvis man ønsker at komme bredt omkring et emne, idet deltagerne typisk vil inspirere hinanden til at tale om nye perspektiver. Fokusgruppeinterviewet er sværere at håndtere, fordi det kræver, at man er to personer til at afholde det, hvoraf den ene (moderatoren) skal styre gruppen, så alle kommer til orde. Derfor bør det primært anvendes, hvis man er interesseret i gruppedynamikker.
En udfordring ved interviews er, at efterbearbejdningen kan være tidskrævende. Hvis der er lydfiler, skal de måske transskriberes (lyttes og oversættes til tekst) og inddeles i temaer og koder. I stedet kan man vælge at tage et kort referat under eller lige efter interviewet. Her er det godt at bruge citater og eventuelt anvende på forhånd strukturerede overskrifter såsom;
- Hvilke konkrete erfaringer fortalte interviewpersonen/-erne om?
- Hvad fungerer ifølge interviewpersonen/-erne godt?
- Hvilke forbedringsområder peger interviewpersonen/-erne på?
Eksempler:
DEFACTUM gennemfører løbende fokusgrupper og telefoninterviews. Fx er patienter, der har været indlagt på psykiatriske afsnit, blevet interviewet om deres oplevelser af tvang, og borgere med kroniske sygdomme har deltaget i fokusgrupper.
Deltagerne i lærings- og kvalitetsteams er sundhedsprofessionelle, der er organiseret i lokale forbedringsteams. Det efterstræbes, at de lokale forbedringsteams sammensættes dels efter karakteren af indsatsen, dels efter et ønske om, at alle relevante faggrupper er repræsenteret. Derudover vil daglige ledere eller beslutningstagere enten indgå eller være i kontakt med teamet for at sikre ledelsesmæssigt følgeskab og opbakning.
Det er de lokale forbedringsteams ansvar at udføre forbedringsarbejdet i daglig klinisk praksis og sikre, at de aftalte indsatser og mål indfries. Teamet er forpligtede til at dele deres viden og erfaringer med andre forbedringsteams, særligt gennem de nationale læringsseminarer (mere nedenfor i dropdown), og kan med fordel rapportere til ledelsen om opnåede resultater på månedlig basis.
De lokale forbedringsteams arbejder ud fra forbedringsmodellen for at opfylde mål i egen organisation, hvorved målsætningerne for det samlede LKT kan opfyldes. Det betyder bl.a., at de skal indsamle data og anvende PDSA-cirklen til at afprøve forandringer. I det enkelte team kan det derfor være en fordel at fastsætte regler for, hvem der gør hvad. I The Improvement Guide (s. 108) er der et forslag til seks typiske roller, man kan fordele mellem sig i teamet;
- Teammedlem: Medvirker og kender til forbedringsmetoder, deltager i dataindsamling mv.
- Teamleder: Planlægger møder, organiserer aktiviteter mv.
- Improvement advisor (eller forbedringsvejleder eller forbedringsagent): Underviser og coacher teamet mv.
- Subject matter expert (klinisk ekspert): Assisterer ift. uddannelse og træning i emnet, bidrager med viden ift. de testede forandringer mv.
- Sponsor (person i ledelsesposition, eksempelvis afdelingsleder): Stiller ressourcer og tid til rådighed, fjerner barrierer og modstand mv.
- Eksempel: Udover tre nuværende nationale LKT er der arbejdet med lokale forbedringsteams i mange forbedringsprojekter. Læs mere i afsnittet om Lærings- og Kvalitetsteam. Alle deltagerne på Region Midtjyllands forbedringsvejlederuddannelse opfordres også til at etablere lokale teams i forbedringsarbejdet.
Et lærings- og kvalitetsteam er et nationalt netværk af klinikere og ledere fra relevante afdelinger og enheder samt en ekspertgruppe, der arbejder med kvalitetsforbedringer på et udvalgt område med afsæt i kliniske kvalitetsdatabaser.
Lærings- og kvalitetsteam udgør et vigtigt element i det Nationale Kvalitetsprogram. De skal understøtte, at der sker kvalitetsforbedringer på udvalgte områder med utilfredsstillende kvalitet eller stor variation. Målet er at forbedre den kliniske kvalitet og resultatet samt oplevelsen af behandling, pleje og forløb for brugere, patienter og pårørende. Det er regionerne, som er ansvarlige for at drive de enkelte lærings- og kvalitetsteam. Konkret vil én region påtage sig det overordnede ansvar for at koordinere og gennemføre et lærings- og kvalitetsteam. Se link for yderligere info: http://www.kvalitetsteams.dk/laerings-og-kvalitetsteams.
AFSLUTTEDE LÆRINGS -OG KVALITETSTEAMS;
- Det specialiserede palliative område, Apopleksi, Rationelt brug af antibiotika, Hoftenære Lårbensbrud og Børnediabetes
IGANGVÆRENDE LÆRINGS -OG KVALITETSTEAMS;
LÆRINGS -OG KVALITETSTEAMS I FORBEREDELSESFASEN
Hovedideen bag læringsseminarer er at lade fagfæller, der arbejder inden for samme forbedringsfelt, mødes og udveksle erfaringer. Tanken om læringsseminarer er inspireret af IHI, hvor de kaldes for "learning sessions", og sammen med forbedringsmodellen og PDSA-cirklen søger de at forbedre kvaliteten inden for bestemte fagområder. Læringsseminarer kan anvendes på både nationalt, regionalt og lokalt niveau.
Læringsseminarer er en del af arbejdet med Lærings- og Kvalitetsteams (LKT). De lokale forbedringsteam er her forpligtede på at dele resultater og viden med hinanden. På udvalgte læringsseminarer får deltagerne inspiration og udveksler erfaringer med hinanden. Derved understøttes arbejdet med forbedringer i egen organisation.
Eksempler:
I "Sikkert Patientflow" mødes sundhedsprofessionelle og ledelser fra de 5 hospitaler og psykiatrien til læringsseminarer to gange årligt. Formålet med seminarerne er, at deltagerne kan udveksle ideer og erfaringer samt modtage undervisning i eksempelvis forbedringsmodellen, flowpakken og brug af data i forbedringsarbejdet. Se også Lærings- og kvalitetsteams (mere ovenfor i dropdown).
Modellen består af i alt 10 proces-, personale- og organisatoriske faktorer, som har en afgørende betydning for implementering og fastholdelse af ny praksis.

Modellen kan bruges til systematisk vurdering af sandsynligheden for at den nye praksis kan fastholdes i den konkrete organisatoriske kontekst. Modellens scoringsredskab hjælper med at prioritere hvilken af 10 faktorer, som man med fordel kan arbejde med, hvis man vil øge sandsynligheden for at den nye praksis fortsætter. Den tilhørende guide vejleder i, hvordan der kan arbejdes med den enkelte faktor. Fx anbefales arbejdsgangsanalyse (se alfabetisk oversigt) og monitorering.
Den danske udgave af modellen kan bestilles som trykt publikation på www.defactum.dk.
Model for spredning tager afsæt i en gennemgang af litteratur og studier på spredningsområdet, som er sammenfattet i bogen "Spredning af velfærdsløsninger = merværdi" (Bendix, Jensen og Astrup, 2015). Gennemgangen viser, at den løsning, der virker på et område, ikke direkte kan overføres til et andet. Men ved at videreføre den vigtigste del af løsningen ("kernen") og tilpasse resten lokale forhold, kan spredning til nye områder blive en succes.
Modellen indeholder fire hovedelementer/værktøjer.
- Kernen: Her defineres det, hvilken del af løsningen, der giver effekt. Kernen kaldes også "den halve løsning", da den altid videretages til andre områder, mens resten tilpasses lokalt.
- Spredningsplatform: Her foregår arbejdet med, hvad kernen indeholder. Tilpasningen sker ved, at de involverede aktører samarbejder om en strategi for, hvordan løsningen afstemmes med nye forhold.
- Push og Pull: Bag enhver spredningsstrategi ligger to typer af incitamenter for spredning. Push er ønsket om at sprede eksisterende gode løsninger til andre. Pull er ønsket om en løsning på bestemte problematikker. De to incitamenter er indbyrdes afhængige; løsninger kan ikke spredes, hvis der ikke er nogen interesserede arvtagere, samtidig må der være et behov for dem for, at de opstår.
- Implementeringsnøgler: Spredningsplatformen indeholder såkaldte nøgler, som understøtter spredningen. Nøglerne skal ses som et værktøj til at forankre de tilpassede løsninger og kan anvendes hver for sig eller kombineres. En nøgle er eksempelvis "Levedygtighed", altså at løsningen skal være robust, også når nyhedsværdien aftager.

Bendix, Jensen og Astrup, 2015.
For at spredning kan lykkes, må en række præmisser dog være opfyldt. Der skal bl.a. være afsat tilstrækkelige ressourcer, der skal være forandringskapacitet hos ledelse og medarbejdere, og der skal udarbejdes en strategi for spredning.
Eksempel:
Sundhedsstyregruppen i Region Midtjylland anvender spredningsmodellen som værktøj for implementering af sundhedsaftalerne. Med sundhedsaftalen skal de bedste løsninger udbredes, på baggrund af afprøvning og igangsættelse af en række tværsektorielle indsatser. Eksempelvis er alle kommuner og hospitaler forpligtet til at implementere Tidlig Opsporing af Begyndende Sygdom (TOBS). Kernen i denne løsning er TOBS-scoreskemaet, der skal anvendes, men en række andre elementer er åbne for lokal tilpasning.
At observere er at se og lytte opmærksomt til og evt. selv deltage aktivt i det der sker i en given situation eller sammenhæng. Observationer er fx iagttagelser af, hvordan eksempelvis patienter og sundhedsprofessionelle agerer i en bestemt sammenhæng eller situation. Man kan observere på to måder;
- På afstand, hvor man ikke tager kontakt til dem, man observerer, og generelt forsøger at påvirke dem mindst muligt. Det giver et indblik i en "normal" situation, hvis man kan følge situationen tæt nok fra distancen, og hvis ellers ens tilstedeværelse ikke virker forstyrrende.
- Som deltagende observatør, hvor man selv indgår i situationen, og i nogle tilfælde agerer eksempelvis patient eller sundhedsprofessionel for at opleve den på egen krop. Sidstnævnte fremgangsmåde giver også mulighed for at "teste" bestemte situationer, fx hvad der sker, når man stiller spørgsmål til en behandling.
Inden man tilrettelægger sin undersøgelse, skal man tage stilling til, hvor meget man vil påvirke situationen, og dermed hvilken af ovenstående metoder, man vil anvende. I praksis vil ens tilstedeværelse dog i sig selv virke forstyrrende, i det øjeblik folk bliver opmærksomme på, at de bliver observeret.
For at sikre sine observationsdata undervejs kan man notere i en observationsguide, som omhandler de situationer eller tematikker, man er særligt interesseret i at få beskrevet. Det kan dog skabe undren, hvorfor det kan være nødvendigt at tage noter eller skrive stikord, efter man har observeret.
Fordelen ved observationer er, at det giver et særligt indblik i samspillet mellem mennesker, noget som vi ofte har svært ved at sætte ord på. Det kan give anledning til, at man bliver mere opmærksom på både egen og andres rolle og måske agerer anderledes næste gang, man oplever en tilsvarende situation.
Eksempel:
I et projekt med fokus på korttidskommunikation observeredes samtaler af 10 minutters varighed mellem læge og patient i ambulatorium.
En pakke beskriver en række kliniske delelementer, som alle bør være opfyldt i et givet behandlingsforløb for at leve op til god klinisk praksis. Pakker udviklet i en kontekst kan ofte spredes til en anden, men modsat forandringskataloger kan man ikke vælge frit i pakkerne, da alle elementer skal indføres for at sikre optimal behandling. Men der vil stadig være en lokalt tilpasning, i form af at inkorporere pakkerne i de eksisterende systemer i organisationen.
Begrebet "Pakker" stammer fra det engelske ord "care bundles" og henviser til en række kliniske delementer, som hvis de alle er udført, medfører bedre resultater for patienterne, end hvis de udføres hver for sig. Følgende retningslinjer indgår i udarbejdelsen af pakker (Dansk Selskab for Patientsikkerhed 2012, Reaser R et al 2012):
- Pakken består af tre til fem handlinger (elementer), som ifølge klinikere er vigtige for patientgruppen.
- Pakkens elementer er så vidt muligt indbyrdes uafhængige.
- Pakken er målrettet en afgrænset patientgruppe på et bestemt sted.
- Pakken er udarbejdet af et tværfagligt team.
- Pakkens elementer er beskrevet, så lokal tilpasning og klinisk skøn er muligt.
- Målet med pakken er, at mindst 95% af patienterne modtager alle pakkens elementer (alt-eller intet).
Alt-eller-intet princippet betyder, at alle delementer i pakken skal være opfyldt hos en patient, før vedkommende har modtaget pakken. I praksis skal målopfyldelsen på de enkelte elementer derfor være meget høj for, at 19 ud af 20 patienter (95%) modtager pakken. Om dette er opfyldt måles med en såkaldt "pakkeindikator" (også betegnet bundle indicator eller all-or-none indicator), der udregnes ved at dividere antal patienter, der har modtaget pakken, med det samlede antal patienter, som bør modtage pakken.
Eksempel:
Projekt "Sikre fødsler" omfattede tre kliniske pakker: Fødselstjeklisten, S-droppakken og Koppakken. Formålet med pakkerne var at øge patientsikkerheden ved at sikre en systematisk tilgang til kommunikation og opmærksomhed omkring vigtige oplysninger om kvindens og barnets tilstand under hele fødslen.
En pakke beskriver en række kliniske delelementer, som alle bør være opfyldt i et givet behandlingsforløb for at leve op til god klinisk praksis. Pakker udviklet i en kontekst kan ofte spredes til en anden, men modsat forandringskataloger kan man ikke vælge frit i pakkerne, da alle elementer skal indføres for at sikre optimal behandling. Men der vil stadig være en lokalt tilpasning, i form af at inkorporere pakkerne i de eksisterende systemer i organisationen.
Begrebet "Pakker" stammer fra det engelske ord "care bundles" og henviser til en række kliniske delementer, som hvis de alle er udført, medfører bedre resultater for patienterne, end hvis de udføres hver for sig. Følgende retningslinjer indgår i udarbejdelsen af pakker (Dansk Selskab for Patientsikkerhed 2012, Reaser R et al 2012):
- Pakken består af tre til fem handlinger (elementer), som ifølge klinikere er vigtige for patientgruppen.
- Pakkens elementer er så vidt muligt indbyrdes uafhængige.
- Pakken er målrettet en afgrænset patientgruppe på et bestemt sted.
- Pakken er udarbejdet af et tværfagligt team.
- Pakkens elementer er beskrevet, så lokal tilpasning og klinisk skøn er muligt.
- Målet med pakken er, at mindst 95% af patienterne modtager alle pakkens elementer (alt-eller intet).
Alt-eller-intet princippet betyder, at alle delementer i pakken skal være opfyldt hos en patient, før vedkommende har modtaget pakken. I praksis skal målopfyldelsen på de enkelte elementer derfor være meget høj for, at 19 ud af 20 patienter (95%) modtager pakken. Om dette er opfyldt måles med en såkaldt "pakkeindikator" (også betegnet bundle indicator eller all-or-none indicator), der udregnes ved at dividere antal patienter, der har modtaget pakken, med det samlede antal patienter, som bør modtage pakken.
Eksempel:
Projekt "Sikre fødsler" omfattede tre kliniske pakker: Fødselstjeklisten, S-droppakken og Koppakken. Formålet med pakkerne var at øge patientsikkerheden ved at sikre en systematisk tilgang til kommunikation og opmærksomhed omkring vigtige oplysninger om kvindens og barnets tilstand under hele fødslen.
Et Paretodiagram (på engelsk: "Pareto chart)") er et søjlediagram, der viser forekomsten af fænomener sorteret efter hyppighed. Desuden indeholder diagrammet en kurve, der viser den kumulerede andel. Ud af X-aksen viser diagrammet en række forskellige fænomener (fx årsager til et kvalitetsproblem). Værdien på Y-aksen er hyppighed i procent.

Formålet med diagrammet er at fremhæve de vigtigste (hyppigst forekommende) faktorer. I forbedringsarbejde kan diagrammet anvendes til at identificere de hyppigste årsager til et kvalitetsproblem, fx flaskehalse i et patientflow, der betyder, at patienter ikke bliver udskrevet på det planlagte tidspunkt. Diagrammet kan således bruges som trin 3, når et fiskebensdiagram har identificeret mulige årsager, og et "øl-regnskab" (løbende registreringer) har vist hyppigheden af den enkelte årsag.
Patientperspektivet er væsentligt for Region Midtjylland, der har som pejlemærke at skabe et sundhedsvæsen på patientens præmisser. Patienterne skal om udgangspunkt inddrages og deltage i forbedringsarbejdet. DEFACTUM har i den forbindelse udviklet en række redskaber og indikatorer til at måle patienters oplevelse af og personalets syn på inddragelse på sygehusafdelinger.
I forbedringsarbejdet er patientinddragelse relevant i alle faser. Med udgangspunkt i forbedringsmodellens tre spørgsmål (se alfabetisk oversigt), kan patienter inddrages, både når der defineres problem og mål, når der indsamles data, og når der udvikles forandringstiltag;
Hvad vil vi gerne opnå?
Inddrag patienterne i arbejdet med at formulere mål for forbedringsarbejdet. Anvend eksempelvis interview eller observation (se begge i alfabetisk oversigt) til at afdække, hvad der udgør et problem for patienterne og spørg dem, hvordan de forestiller sig det løst. Man kan også ved hjælp af data undersøge, hvornår patienterne oplever ventetid eller utilfredsstillende behandling. Inviter gerne patienter med på de møder, hvor I skal drøfte målene.
Hvordan ved vi, at en forandring er en forbedring?
Efter igangsættelsen af et forandringstiltag kan vi ved hjælp af udvalgte indikatorer følge, om vores forandring er en forbedring. Resultatindikatoren måler som udgangspunkt på noget, der har direkte betydning for patienten. Proces- og ulempeindikatorer kan også med fordel handle om noget, der er vigtigt for patienten.
Hvilke forandringer kan iværksættes for at skabe forbedringer?
Patienter kan ofte bidrage med idéer til og viden om hvad personalet konkret kan gøre for at skabe de ønskede forbedringer. Overvej også, om det at give patienterne en mere aktiv rolle i sig selv kan føre til forbedringer.
Patienter indgår typisk også i afprøvninger af forandringstiltag i form af PDSA-tests (se alfabetisk oversigt). Her kan de give værdifuld information om, hvordan et forandringstiltag modtages og virker i praksis.
En god metode til at medtænke patienter i hele forbedringsarbejdet er at lade patienter eller pårørende indgå i ens forbedringsteam. Her vil de kunne bidrage med vigtig viden og nye synspunkter i hele projektperioden. På et organisatorisk niveau kan patientperspektivet bl.a. sikres gennem ansættelse af patientkonsulenter og etableringen af brugerråd.
Eksempler:
På Hospitalsenheden Horsens har man ansat tre patienter til at udvikle, afprøve og evaluere tiltag, som skal forbedre dialogen mellem patienter og personale, og på Hospitalsenheden Vest er der etableret et brugerråd for at sikre bedre dialog med og involvering af brugerne på hospitalet. I projekt Kronikerkompasset inviterede almen praksis en patient med på det halvdagsmøde, der handlede om at styrke egenomsorgen. Andre patienter havde inden da lavet deres egen syv minutters patientfortælling, som blev vist for deltagerne på møderne. DEFACTUM har ansat tre brugerkonsulenter, der deltager i udviklingsprojekter og rådgivningsopgaver.
I forbedringsarbejdet danner PDSA-test rammen for lærerige eksperimenter. Her afprøves ny praksis i lille skala og opskaleres, hvis testen sandsynliggør, at den er praktisk mulig, omkostningseffektiv (herunder nem at håndtere) og kan forbedre indsatsen.
En PDSA-test planlægges, udføres og studeres i flere trin, som noteres på papir eller i en skabelon. De første trin fastsætter rammerne for PDSA-testen;
- Der udvælges en idé, et forandringstiltag og/eller en ny praksis, som skal testes.
- Der formuleres et spørgsmål, som testen skal give svar på.
- Der formuleres en hypotese, der er det svar, som testen forventes at give på spørgsmålet.
Herefter er man klar til at komme en tur rundt i PDSA-cirklen:

Plan. Det planlægges, hvem der skal gøre hvad, hvor, hvornår og hvordan for at gennemføres testen, herunder hvordan dataindsamlingen skal foregå.
Do. Når planlægningen af testen er på plads, udføres testen i praksis. Idealet er at en ny praksis testes i den organisatoriske kontekst, som den skal fungere i. Det vil i sundhedsvæsenet typisk sige, at en klinisk medarbejder prøver en ny procedure (fx en tjekliste eller et spørgeskema) af sammen med en patient en gang (1:1:1). Samtidig indsamledes de data, som evalueringen af testen skal bygge på. Blandt andet noteres hvad der konkret sker: Udføres testen som planlagt? Sker der det, som planlæggerne havde forudsagt?
Typisk er en del af dataindsamlingen at spørge/interviewe de involverede personer: Hvad oplevede patienten? Hvad oplevede medarbejderen? Hertil kommer observationsdata, fx reaktioner, hvor lang tid tog det? Fungerede det, som det skulle? Manglede der noget? Var det nemt eller besværligt? Osv.
Study. Efter den praktiske afprøvning, studeres de indsamlede data, og de sammenholdes med hypotesen for at se, om det forventede svar på spørgsmålet blev bekræftet. Var det en forbedring? Fungerede det? Hvad lærte vi af testen?
Act. Sidste trin er at tage stilling til, hvad der nu skal ske. Ofte er der brug for flere PDSA-cirkler, hvor man retter til. Herefter involveres andre i testen, fx kan kolleger inviteres til at prøve det af og dermed blive involveret i forbedringsarbejdet. Samtidig bidrager det til, at medarbejderne har afprøvet den nye praksis og er oplært i den, inden den eventuelt implementeres. Sidste PDSA-test er stor-skala, hvor alle medarbejdere prøver det i en længere periode. Hvis denne bekræfter af den nye praksis er en forbedring baseret på de valgte indikatorer, er den nye praksis klar til at blive implementeret. Men et andet udfald kan være, at det viser sig af den nye praksis er for tidskrævende, usikker eller besværlig, så den ikke implementeres. I stedet testes en ny idé for at opnå det ønskede resultat.
Der er efterhånden mange, der har prøvet at lave en PDSA-test. Men det er ikke alle PDSA-tests, der er lige lærerige. Mange får ikke en formuleret en hypotese, der kan belyses af den gennemførte test, og ofte bliver PDSA-testen ikke dokumenteret. Der er god grund til at afprøve denne grundlæggende metode og gøre sig erfaringer med, hvad der skal til for at lære noget af PDSA-testen.
Huskeregler for PDSA-tests er; Prøv Det Småt Af. Prøv Det Straks Af. Prøv Det Selv Af.
Eksempel: PDSA-test er kernen i meget forbedringsarbejde, bl.a. i de mange forbedringsprojekter og forbedringsfællesskaber. De mest succesfulde forbedringsteams har typisk gennemført rigtigt mange daglige eller ugentlige PDSA-test af en lang række idéer, inden de implementerer en ny praksis.
Prøvehandlinger er blevet kaldt "bevægelsen i lethedens princip" og det praktiske eksperiment, der "hurtigt i praksis viser, hvad der dur, og hvad der ikke dur" (Duvald, Jensen og Astrup, 2015, side 123). Det er altså en type handlinger, der afprøver, hvordan idéer fungerer i virkeligheden.
Prøvehandlinger kan anvendes til at systematisere den eksperimenterende og undersøgende tilgang i innovativt arbejdet. Prøvehandlinger i procesinnovation kan sammenlignes med prototyper i produktinnovation; "Det handler om at prøve noget af uden fra start at have udførlige og anvisende manualer, for at se, om det virker i den aktuelle sammenhæng. Og virker det ikke, så at forkaste det med det samme." (Duvald, Jensen og Astrup, 2015, side 3). Det handler om at fejle hurtigt – og lære hurtigt (fail fast, learn fast).
"Prøvehandlingen er en systematisk undersøgelse midt i den daglige drift af noget, man ikke ved, hvordan virker" (Duvald, Jensen og Astrup, 2015). Nogle prøvehandlinger har karakter af pilotprojekter, der varer flere måneder, og hvor der ikke er en systematisk dataindsamling: "En prøvehandling er ofte tidsbegrænset og varer fra halvanden til tre måneder" (ibid). Andre prøvehandlinger er små eksperimenter, der ikke bliver studeret og dokumenteret.
Prøvehandlingen er således beslægtet med PDSA-cirklen. Men det er ikke alle prøvehandlinger, der opfylder kvalitetskravene til en god PDSA-test. I forbedringsarbejde kan det anbefales at planlægge, udføre og studere Prøvehandlinger, Der Skaber Afklaring. Det kan i praksis ske ved at udfylde PDSA-skabelonen og at starte med små-skalatest, frem for at iværksætte langvarige prøvehandlinger uden en klar hypotese og systematisk dataindsamling.
Seriediagrammet er en måde at vise data på, og er det vigtigste redskab i systematisk forbedringsarbejde. Det anvendes til at besvare spørgsmål 2 i Forbedringsmodellen (se alfabetisk oversigt) og på en simpel og effektiv måde analysere, forstå og kommunikere data - herunder variation og udvikling over tid; "A run chart is a grafical display of data plottet in some kind of order. The run chart is also called trend chart or time series chart. The chart is easy to construct and simple to interpret. The simplicity makes it one of the most important methods for communicating and understanding variation." (The Improvement Guide, side 435).
Seriediagram er det danske ord for det amerikanske begreb "run chart". Det amerikanske slogan om anvendelsen af seriediagrammet er ”Plot the Dots”. Med seriediagrammet plotter man sine datapunkter, indsætter median og tolker herefter på data; "Seriediagrammet et kurvediagram med indikatorværdien (se alfabetisk oversigt) på y-aksen og tiden eller rækkefølgen på x-aksen [...] Midt i diagrammet markerer en vandret linje medianen, som deler datapunkterne, så halvdelen ligger over medianen, og halvdelen ligger under[...] Seriediagrammet er et nyttigt og enkelt redskab til at skelne mellem tilfældige måleudsving og ikke-tilfældige forandringer i indikatormålinger over tid" (Jacob Anhøj 2015, side 23 + 25).
Der findes i den forbindelse en række signaler, der angiver, at der sandsynligvis er sket et skift i processen, altså at den nye praksis har medført en forandring til det bedre (eller værre). Det kan fx tolkes som en forbedring, hvis en indikatorværdi 6-8 gange i træk ligger over medianen. De konkrete kriterier fremgår af Jacob Anhøjs bog.
Eksempel:
Det er muligt at se eksempler på run charts (seriediagrammer) på side 31 (uden median), side 55, side 95, side 113, side 150, side 160, side 167 (uden linjer mellem punkter og uden median) og side 188 i "The Improvement Guide".
Vi ønsker at anvende præcis og valid data i forbedringsarbejdet, men det forudsætter bl.a., at der foretages systematisk registrering på området. Er dette ikke tilfældet, kan simplere dataindsamlingsmetoder være nødvendige. På tavler kan man eksempelvis registrere antal gange, en procedure er udført som foreskrevet. En metode er optælling vha. streger (også kaldet ølregnskab), men mere præcise informationer, som eksempelvis dato og tidspunkt, en patient er blevet mobiliseret, kan endvidere angives. I mindre afdelinger kan man fx notere, om hver enkelt patient modtager den i forandringstiltaget tiltænkte behandling på klinisk logistik-skærmen. Fordelen ved at vise data på whiteboards/tavler er, at det giver mulighed for, at alt personale kan følge med i udviklingen i forbedringsprojektet. Der kan fx holdes tavlemøder, hvor data inddrages.
Som en hjælp ved mere detaljeret dataindsamling kan anvendes optællings- eller tjekskemaer. Eksempelvis kan man vha. af en hurtig runde i venteværelset registrere årsager til, at patienterne venter på forskellige tidspunkter af dagen (Regionernes Kliniske Kvalitetsudviklingsprogram, 2016). Hvis man er flere personer, der anvender et skema, er det afgørende, at det, der tælles, er veldefineret, og skemaet er let at bruge og forstå. Dette sikres gennem afprøvning (PDSA-test (se alfabetisk oversigt)) og tilpasning af skemaet forud for dataindsamlingen. En fordel ved optællingsskemaer er, at de giver mulighed for en mere detaljeret indsamling af data. Metoden kan til gengæld være tidskrævende ift. både indsamling og bearbejdning af data.
Eksempler:
I Håndbog i klinisk kvalitetsforbedring kan man på side 89-91 se eksempler på simpel optælling og brug af optællingsskemaer. På et medicinsk sengeafsnit talte man antallet af dage, siden der sidst var opstået en trykskade. Et psykiatrisk sengeafsnit begyndte at registrere, hvor meget personalet var ude sammen med patienterne, og et andet psykiatrisk afsnit talte dagligt op, hvor mange patienter, der var blevet risikovurderet. Nogle af disse registreringer om den enkelte patient sker nu som en del af den kliniske dokumentationspraksis ved at sætte flueben i et SFI-standardfelt i Midt-EPJ.
SMARTE mål er en tjekliste til at kvalitetssikre de mål, der skal arbejdes efter. Mål vurderes ud fra de seks kriterier for at sikre, at de kan fungere som et godt redskab i forbedringsarbejde. SMARTE mål skal være;
- Specifikke – Det skal formuleres på en måde, så alle ved, hvad der tales om.
- Målbare – Det skal kunne måles, om målet er indfriet. Men det skal være meningsfulde målinger.
- Accepterede – Både for patienterne, personalet og politikerne. Det skal være meningsfuldt og attraktivt.
- Realistiske – Det skal være inden for rækkevidde i den angivne forbedringsperiode og med de ressourcer og handlemuligheder, deltagerne har til rådighed.
- Tidsbestemte – Der skal fastsættes en dato for, hvornår målet skal være nået.
- Engagerende – Målet skal kunne motivere de, der skal lave forbedringsarbejdet.
Der findes flere versioner af SMARTE mål, hvor bogstaverne betyder noget forskelligt. Eksempelvis står A'et i nogle versioner for "Attraktive" eller ”Ambitiøse”, E'et for "Evaluerbare" og M for "Meningsfulde".
SMARTE mål formuleres bedst i en dialog mellem ledelse og medarbejdere.
Eksempel:
SMARTE mål er anvendt inden for både på social- og sundhedsindsatser, bl.a. ift. rehabiliteringsforløb på ældreområdet.
Inden for forbedringsarbejde anvendes forskellige spørgeskemaer til at indsamle skriftlig, kvantitativ information fra patienter eller fagprofessionelle. Det er væsentligt at huske, at spørgeskemaer er en metode til at indsamle svarpersonernes oplevelser af en begivenhed. Således er spørgeskemaer ikke et godt redskab, hvis formålet er at registrere faktiske hændelser.
En fordel ved spørgeskemaer er, at de giver mulighed for at spørge mange personer, hvorved repræsentativiteten øges. Til gengæld sætter de definerede spørgsmål retningen for, hvad informanterne svarer, hvorfor vi ikke nødvendigvis opnår nye perspektiver på problemet.
Spørgeskemaer er særligt velegnede til at besvare forbedringsmodellens andet spørgsmål; "Hvordan ved vi, at en forandring er en forbedring?". Men de kan anvendes allerede i den indledende planlægning af et forbedringsprojekt til at opnå viden om problemets omfang.
Der findes flere validerede spørgeskemaer, der typisk omhandler et bestemt emne (fx livskvalitet). Fordelen er, at de er gennemtestede og tidsbesparende. Til gengæld stemmer de måske ikke overens med det, der skal måles på i forbedringsprojektet. Nogle gange er det derfor relevant at udvikle et spørgeskema, og i den forbindelse bør følgende parametre bl.a. overvejes (SFI 2006);
- Brugen af lukkede (ja/nej eller på forhånd definerede svarmuligheder) versus åbne spørgsmål (ingen svarkategorier, respondenten skriver selv sit svar)
- Brugen af faktuelle spørgsmål (som spørger til konkrete episoder – eksempelvis hvor mange minutter en patient har ventet) versus generelle holdningsspørgsmål (som spørger til respondentens mening/vurdering af noget – eksempelvis om man ønsker mere information om årsagen til ventetid)
- Hvordan og på hvor mange spørgeskemaet PDSA-testes (se alfabetisk oversigt), inden det tages i brug
- Hvornår, hvordan og til hvem spørgeskemaet udleveres (eksempelvis før/efter en konsultation, i papirform eller elektronisk, til unge eller ældre patienter etc.)
- Hvordan de besvarede spørgeskemaer indsamles samt analyseres og af hvem
Man kan finde hjælp til at formulere og teste spørgeskemaer på EVAs (Dansk Evalueringsinstitut) hjemmeside. Desuden har SFI (Det Nationale Forskningscenter for Velfærd) i 2006 udgivet en længere guide til gode spørgeskemaer. Spørgeskemaer skal altid pdsa-testes inden brug.
Eksempler:
På forbedringsvejlederuddannelsen arbejder en deltager med at anvende spørgeskemaer, der forud for intravenøs behandling spørger til patientens sygdomsaktivitet. Formålet er at undgå unødvendige kontroller til gavn for både patienter og fagprofessionelle. Andre eksempler er TULE-spørgeskemaet til medarbejdere, "Hvordan har du det?"-skemaet til alle borgere, LUP-skemaerne til indlagte og ambulante patienter samt PRO-spørgeskemaer til udvalgte patientgrupper, der efterhånden er udviklet. DEFACTUM har bl.a. lavet spørgeskemaer til ældre medicinske patienter, mennesker med kronisk sygdom og personale på psykiatriske sengeafsnit. Se flere eksempler på bruger, patient og pårørendeundersøgelser på DEFACTUMs hjemmeside.
I forbedringsarbejde bruges data og statistiske analysemetoder til at forstå det system og de processer, som skal forbedres.
I det forberedende arbejde er den første og vigtigste opgave at finde de data, som man mener, kan sige noget om den proces, man gerne vil forbedre. Det er fx meget relevant at opgøre; Hvor stor er populationen (målgruppen) for forbedringsarbejdet? Hvor hyppigt foregår de processer, som ønskes forbedret? Hvor stor spredning er der i datamaterialet – målt på klinisk relevante indikatorer? Hvad viser baselinedata (hvis disse kan indhentes eller udarbejdes) om problemets omfang? Herefter kan mange forskellige statistiske analysemetoder anvendes til at trække information ud af data.
De relevante statistiske analysemetoder kan fx være frekvensfordelinger og histogrammer for at undersøge mønstre i datasættet. I det løbende forbedringsarbejde er det statistisk proceskontrol (SPC), der kan bidrage til at svare på forbedringsmodellens (se alfabetisk oversigt) spørgsmål 2. Kontrol hentyder her til, at den proces, der måles på er i kontrol, dvs. inden for statistisk beregnede grænser. Med SPC kan vi dokumentere, hvornår en forandring er en forbedring ved at adskille tilfældige udsving (normal variation) fra systematiske afvigelser (særlig variation) (Lauritsen, J. & Packness, Aa., 2010).
I dette metodekatalog ses der først på udvælgelsen af data gennem indikatorer, og derefter på to statistiske analysemetoder/redskaber, nemlig seriediagrammet og paretodiagrammet (se alle tre i alfabetisk oversigt). Det er værd at vide, at der selvfølgelig findes en lang række andre statistiske redskaber.
Se også forbedringsvejleder-wikien.
En wiki er en slags hjemmeside, som let kan redigeres af alle de personer, som får rettigheder til det. Den er et oplagt redskab til kommunikation og vidensdeling inden for forbedringsarbejde. Alle kan gratis oprette og anvende en wiki, og det kræver ingen særlige tekniske kompetencer at uploade dokumenter eller redigere indholdet.
En wiki kan enten være offentlig tilgængelig, hvilket vil sige at alle kan tilgå dens indhold, eller være forbeholdt udvalgte personer (brugere). Hvilken løsning der er bedst, afhænger dels af hvilken målgruppe, wikien har, og hvad den anvendes til. En anvendelsesmulighed er at oprette en wiki, der samler alle fremdriftsrapporter og grafer mv. inden for ens forbedringsprojekt. Så kan man give linket til andre, der har lyst til at arbejde med lignende forbedringer. En anden mulighed er at bruge wikien som et online bibliotek, hvor man gemmer litteratur og rapporter (ligesom dropbox). Endelig kan man på en wiki sprede viden og begreber inden for forbedringsarbejde med andre.
Når man klikker ind på en wiki, er der to overordnede faner. En "wiki"-fane, som bringer en til wikiens forside, og en "Pages & files"-fane, der bringer en til et mappesystem med sider og dokumenter. Mappesystemet minder om det, man også ser på ens egen computer. På en wiki kan man dog både have dokumenter, såsom word- og pdf-filer, og sider, som brugerne kan læse men ikke downloade.
Der findes forskellige funktioner på en wiki, der kan hjælpe en til at orientere sig;
- Søgefeltet i øverste højre hjørne, hvor man kan søge efter ord på wikiens sider eller filnavne
- Funktionen "Navigator" i højre side, der giver et overblik over wikiens mapper og indhold
- Funktionen "Sidebar" i højre side, som wikiens administrator(er) selv bestemmer, hvad skal vise. Den kan eksempelvis linke til vigtige mapper eller filer.
- Funktionen "Recent Activity", der viser de nyeste ændringer på wikien. Det fremgår desuden altid på de enkelte sider og dokumenter, hvornår de sidst er redigeret og af hvem.

